Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenIst Stiller Reflux eine schwierige Diagnose?
Viele Betroffene von Stillem Reflux haben kaum eine Chance eine eindeutige Diagnose zu bekommen. Und auch die Behandlung bleibt dadurch auf der Strecke. Meist werden sie mit ihren Beschwerden von Facharzt zu Facharzt weitergereicht und hören immer wieder:
>Sie haben nichts. <
Am Ende landen nicht wenige von ihnen in der Psychoecke und geben frustriert auf, während der Stille Reflux weiter in ihren Schleimhäuten wütet.
Doch warum ist das so und warum ändert sich an dieser Stelle scheinbar nichts?
Die meisten Endoskope sind bei der Diagnose Stiller Reflux untauglich
Die klassischen, bei einer meist durchgeführten Ösophago-Gastro-Duodenoskopie (ÖGD, umgangssprachlich Magenspiegelung genannt) verwendeten Endoskope haben einen großen Durchmesser und enthalten zwei Kanäle.
Einer dieser Kanäle dient dem Sichtbefund und enthält das Kamerasystem, der andere dient der Probenentnahme. Der Preis dafür ist der größere Durchmesser.
Doch gerade der Durchmesser macht erhebliche Probleme. Es ist kaum möglich den Patienten zu untersuchen, ohne ihn zu sedieren, denn der physiologische Würgereiz würde eine Untersuchung unmöglich machen.
Und hier liegt ein erster Knackpunkt: Das meistverwandte Mittel zur Narkose bei gastroenterologischen Untersuchungen ist Propofol.
Es wirkt schmerzausschaltend und auch das Bewusstsein wird kurzeitig ausgeschaltet und damit auch der Würgereiz. Doch dieses Mittel hat noch eine andere Wirkung.
Es wirkt muskelentspannend.
Warum ist die Sedierung bei der Untersuchung problematisch
Was ist noch problematisch bei der Untersuchung
Hinzu kommt das Einleiten von Gas in den Magen für bessere Sicht. Auch hier können Verschiebungen der Organe hervorgerufen werden, die eigentlich gar nicht da sind, wenn der Patient wach ist. Doch bei Stillem Reflux gibt es auch noch andere Probleme bei den Geräten zur Untersuchung.
Mit einem Endoskop, wie es Gastroenterologen benutzen, ist es unmöglich, den Rachenraum zu begutachten und es ist auch unmöglich, nach einer Propofol-Gabe die normale Eigenbewegung der Speiseröhre (Peristaltik) zu beobachten, denn der Patient ist ja sediert und seine Muskeln sind erschlafft.
Und gerade bei Stillem Reflux liegen die Symptome meist außerhalb der Speiseröhre im Rachenraum, den Nasennebenhöhlen oder Nasenmuscheln.
Kann also hier nicht der Hals-Nasen-Ohren-Arzt helfen?
Auch hier wird mit einem Endoskop die Nase durch ihre Öffnungen begutachtet.
Doch das Problem liegt an der Stelle, wo auch dieses Rhinoskop nur die vordere und seitliche Ansicht der Nasenmuscheln und anderen Strukturen darstellen kann.
Was heißt das für die Diagnose bei Stillem Reflux?
Grob vereinfacht heißt es, dass der Stille Reflux von unten kommt, während der HNO-Arzt nur die vordere Seite sieht und unter anderem gar nicht den Zustand der Nasenmuscheln von hinten begutachten kann, wo der Stille Reflux auf sie trifft und Entzündungen und Schwellungen verursacht. Damit kann er mit dieser Untersuchungstechnik nur bereits fortgeschrittene Erkrankungen erkennen.
Wo liegt die Lösung für die Diagnose bei Stillem Reflux?
Warum gibt es keine Untersuchungsmethode oder besser ein Endoskop, mit dem man z.B. die Nasenmuscheln und auch Teile des Kehlkopfes quasi von unten, also aus der Speiseröhre heraus begutachten kann?
Falsche Frage: Denn es gibt ein solches Endoskop, doch ist es von den gesetzlichen Krankenkassen nicht zugelassen.
Warum? Weil im Leistungskatalog der Kassen in Deutschland nur Endoskope mit Arbeitskanal zugelassen sind. Doch all diese Endoskope können nicht im benötigten Winkel von 210 Grad invertieren (kehrtmachen, wenden) um nach oben zu schauen, weil sie zu dick sind.
Und genau das müssten sie tun, wenn man die Wirkungen des Stillen Refluxes an den Schleimhäuten erkennen will, denn das Gas steigt ja von unten nach oben und trifft auch genauso auf die Schleimhäute der anatomischen Strukturen.
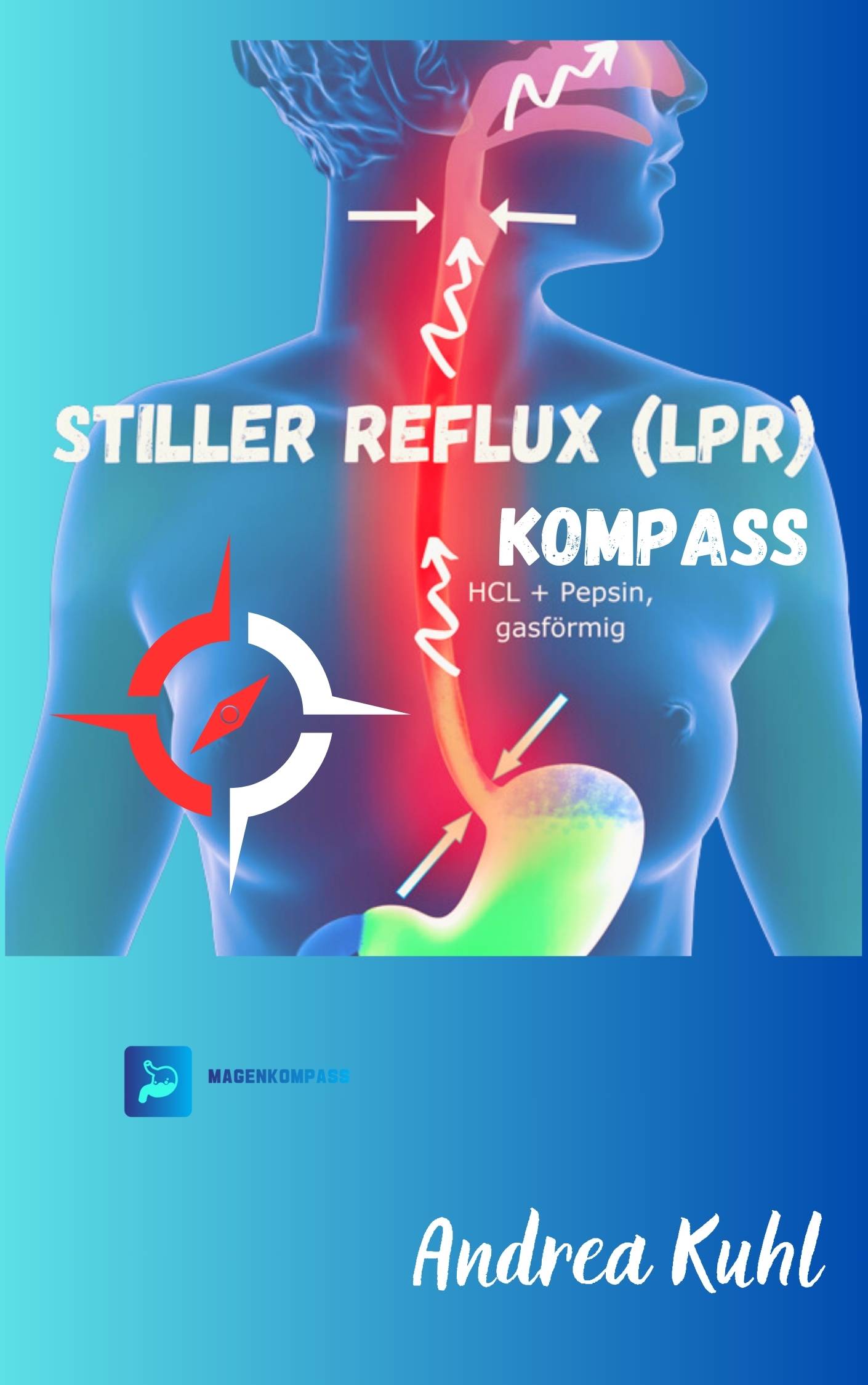
Stiller Reflux Kompass
Das neue E-Book zu den Ursachen und Behandlungsmöglichkeiten von Stillem Reflux aus ganzheitlicher Sicht.
Stiller Reflux ist nachhaltig therapierbar.
Mach den ersten Schritt in eine Zukunft ohne die Symptome und in eine neue Normalität.
Was ist das nun für ein Endoskop und was unterscheidet es von anderen?
Es geht um ein transnasales Videopanendoskop, entwickelt von Prof. Ingo F. Herrmann.
Dieses Endoskop wird durch die Nase problemlos, dem wachen und in keiner Weise sedierten Patienten eingeführt und mittels >Wasser trinken< kann das Endoskop durch Schlucken ohne Würgereiz in die Speiseröhre eingeführt werden und bis zum Magen, oder je nach Ausführung des Gerätes auch noch weiter bis zum Magenausgang geschoben werden.
Das Videopanendoskop hat einen sehr kleinen Durchmesser, hat keinen Arbeitskanal und kann sehr viel besser und gründlicher gereinigt werden als die herkömmlichen Endoskope der Gastroenterologen und Hals-Nasen-Ohren-Ärzte, denn es hat ja keinen Arbeitskanal. So ist die Wahrscheinlichkeit, dass bei der Untersuchung Keime eingetragen werden fast gleich Null.
Die Rede ist hier von Pilzinfektionen bis zu Hepatitis C, Creutzfeld-Jacob-Prionen und allerlei anderen Keimen.
Was kann das Videopanendoskop noch?
Man kann damit tatsächlich den gesamten Schluckakt und Speisentransport beobachten. Der Patient ist wach und kann auf einem Bildschirm sehen, was auch der Untersucher sieht. Man kann mit diesem Gerät den gesamten Nasen-Rachenraum bis zu den Trommelfellen untersuchen und danach ohne Unterbrechung auch die Speiseröhre und den Magen bis zum Magenpförtner (Magenausgang).
Bei herkömmlichen Endoskopen sieht man nur den Schluckakt bis zum Öffnen des oberen Speiseröhrenschließmuskels. Zieht sich nun aber bei Speisenpassage die Kehlkopfmuskulatur zusammen, so ist erst einmal nichts zu beobachten, bis sich die Kehlkopfmuskulatur wieder entspannt, wenn der Nahrungsbrocken sie passiert hat.
Es kann also an der Wege-Kreuzung Speiseröhre/Luftröhre das Geschehen nicht beobachtet werden. Und gerade hier entscheidet sich ja dann, ob wir nun Stillen Reflux haben oder nicht.
Eine „Optik zum Wenden“ ist unerlässlich für die Diagnose bei Stillem Reflux.
Und "last but not least" kann die Optik des transnasalen Videopanendoskops sozusagen um 210 Grad wenden. Das heißt, man kann damit in der Speiseröhre beginnend nach oben sehen!
Somit kann man sowohl die Eigenbewegung der Speiseröhre als auch den Rachen und den Kehlkopf in seiner Funktion sowie die Mundhöhle und die Nasenhöhle von unten begutachten!
Der Patient >trinkt< dieses Endoskop in die Speiseröhre. Es gibt eine kurze und eine längere Version des Videopanendoskops. Mit der längeren kann man sogar den Magen bis zum Pförtner (Magenausgang) begutachten.
Mit diesem Endoskop gelang es also erstmalig zu beobachten, was in und hinter der Wegkreuzung Luftröhre/Speiseröhre stattfindet!
Somit kann mittels der transnasalen Videopanendoskopie der gesamte Schluckakt in seiner Funktion begutachtet werden.
Damit ist es das einzige Endoskop, mit dem man das gesamte Bild der Funktion der Speiseröhre sichtbar machen kann.
Es schließt die Lücke zwischen gastroenterologischer Untersuchung (klassischer Magenspiegelung) und der Nasenspiegelung beim Hals-Nasen-Ohren-Arzt.
Und eben in dieser Lücke liegt auch die Diagnose-Lücke beim Stillen Reflux.
Was ist noch anders an diesem Endoskop?
Außerdem ist die Untersuchung für den Patienten wesentlich weniger belastend und unangenehm als eine klassische Magenspiegelung. Danach kann man ohne Einschränkungen sofort wieder in den Alltag zurückkehren.
Eine Untersuchung mit diesem Endoskop ersetzt also die Untersuchung beim HNO-Arzt und die Magenspiegelung beim Gastroenterologen und zeigt auch noch eindeutig, ob und wie der untere Speiseröhrenschließmuskel arbeitet, weil die Sedierung wegfällt und der gesamte Schluckakt in seinem Ablauf beobachtet werden kann.
Was besonders für die leidgeplagten Betroffenen ins Gewicht fällt ist die Tatsache, dass man sofort nach dieser Untersuchung eine Diagnose erhält!
Niemand muss Monate auf die nächste Untersuchung warten oder wird weiter von Arzt zu Arzt geschickt.
Besonders erschreckend und geradezu fahrlässig ist diese Tatsache:
Das Funktionsendoskop gibt es bereits seit 40 Jahren!
Verwendet wird es jedoch nur von einer Handvoll ambitionierter HNO-Ärzte in Privatpraxen, denn die Untersuchung damit gilt nicht als Kassenleistung. Und welcher praktizierende Arzt kauft ein Gerät, mit dem er nur Privatpatienten untersuchen kann, weil es nicht im Leistungskatalog der Kassen steht.
Handelt man da im Sinne der Patienten?
Fazit
Da sage noch mal jemand, unser medizinisches System ist geschaffen worden, um Menschen wieder gesund zu machen! Anscheinend verdient man mehr daran uns krank zu halten als gesund zu machen. Da hat dann wohl die Herstellerlobby der anderen Endoskope das Rennen auf ihre Weise gewonnen.
Beachtenswert ist auch diese Tatsache:
Würde man jeden Patienten, der unter Reflux oder/und Stillem Reflux leidet oder zu leiden glaubt, mit solch einem Endoskop untersuchen, könnte man wahrscheinlich viele Folgeerkrankungen von Reflux und Stillem Reflux (LPR oder Gasreflux) vermeiden, von der Entstehung von Barrett-Speiseröhren bis hin zu überflüssigen Verkleinerungen von Nasenmuscheln, die durch den Stillen Reflux über Jahre malträtiert nun zu wahren Riesen angeschwollen sind und verkleinert werden müssen, damit der Patient wieder atmen kann und die häufig auftretenden Nasennebenhöhlenentzündungen endlich ein Ende nehmen.
Das Stichwort hierzu lautet Screening. Würde man jeden Patienten, bei dem der Verdacht besteht, dass er vielleicht Stillen Reflux hat, schlicht sofort mit dem Videopanendoskop nach Prof. Ingo F. Herrmann untersuchen, hätte nicht nur der Patient sofort eine Diagnose, sondern es blieben ihm auch viele Folgeerkrankungen erspart und den Krankenkassen die Folgekosten und damit auch jedem einzelnen Beitragszahler.
Quellen
Funktionelle Endoskopie
Physiologische und pathophysiologische
Grundlagen der Refluxerkrankung,
ihre Diagnostik und Therapie
HNO 2009/57:1221–1236
DOI 10.1007/s00106-009-1934-z
Online publiziert: 20. November 2009
© Springer Medizin Verlag 2009
I.F. Herrmann1 · C. Scarpignato2
HNO-Abteilung, European Hospital, Rom
Gastroenterologische Abteilung, Pharmakologie und Therapie, Universität Parma
Neue Wege der
Funktionsendoskopie
mit Retroflexion
HNO 2018 · 66:527–533
https://doi.org/10.1007/s00106-018-0518-1
© Springer Medizin Verlag GmbH, ein Teil von
Springer Nature 2018
I. F. Herrmann1 · M. Gadebusch Bondio2 · D. Domagk3 · M. Strahl1 · C. Arens4
Reflux Center Düsseldorf, Düsseldorf, Deutschland
Medizinhistorisches Institut, UKB Rheinische Friedrich-Wilhelms-Universität Bonn, Bonn, Deutschland
3Medizinische Klinik I, Josephs-Hospital Warendorf, Akademisches Lehrkrankenhaus des
Universitätsklinikum Münster, Warendorf, Deutschland
Universitätsklinik für Hals-, Nasen- und Ohrenheilkunde, Kopf- und Halschirurgie, Otto-von-Guericke Universität Magdeburg, Magdeburg, Deutschland
Positionspapier der DGHNO und der DGPP – Stand der klinischen
und endoskopischen Diagnostik, Evaluation und Therapie von
Schluckstörungen bei Kindern und Erwachsenen
Position paper of the German Society of Oto-Rhino-Laryngology, Head and Neck Surgery
and the German Society of Phoniatrics and Pediatric Audiology – Current State of Clinical
and Endoscopic Diagnostics, Evaluation, and Therapy of Swallowing Disorders in Children
and Adults
Autoren C. Arens1, I. F. Herrmann2, S. Rohrbach3, C. Schwemmle1, T. Nawka3
Institute 1Universitätsklinik für Hals-Nasen-Ohrenheilkunde, Universitätsklinikum Magdeburg AöR, Otto-von-Guericke-Universität,
Magdeburg
2 Refluxcenter, Düsseldorf 3Klinik für Audiologie und Phoniatrie, Charité – Universitätsmedizin Berlin, Berlin
des Verlages.

