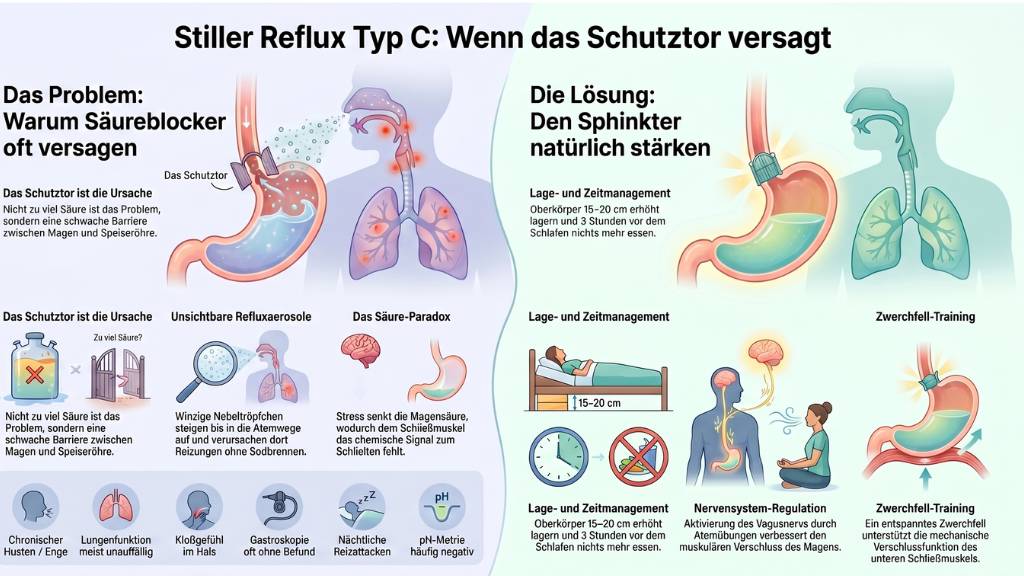
Der Sphinkter-Typ ist die am meisten übersehene Form des Stillen Reflux. Hier ist nicht der Mageninhalt das Problem – sondern das Schutz-Tor. Was das bedeutet, warum Säureblocker hier oft versagen, und was wirklich hilft.
Du hast alles versucht – und trotzdem hustest du nachts
Du schläfst vorgeblich gesund. Du isst nicht zu spät. Du hast PPI ausprobiert, H2-Blocker, Antazida – vielleicht sogar eine strenge Reflux-Diät. Und trotzdem: nachts dieser trockene Husten. Morgens das Kratzen im Hals. Manchmal ein Engegefühl in der Brust, das sich wie Asthma anfühlt – obwohl der Pneumologe nichts findet.
Wenn du dich in diesen Zeilen erkennst, könnte der Grund ein anderer sein, als du bisher gedacht hast. Nicht der Magen produziert zu viel Säure. Nicht die falsche Ernährung ist der Auslöser. Sondern das Schutztor zwischen Magen und Speiseröhre – der sogenannte Sphinkter – funktioniert nicht so, wie er sollte.
Das ist Stiller Reflux Typ C: der Sphinkter- oder Barriere-Typ.
In diesem Artikel erfährst du, wie dieser Typ funktioniert, warum er so schwer zu diagnostizieren ist, und welche Maßnahmen wirklich helfen – abseits der üblichen Medikamente.
Was ist überhaupt ein „Typ" beim stillen Reflux?
Stiller Reflux – medizinisch LPR, laryngopharyngealer Reflux – ist kein einheitliches Krankheitsbild. Das ist einer der Hauptgründe, warum so viele Betroffene jahrelang auf Antworten warten. Denn wer Reflux sagt, denkt automatisch an Sodbrennen, an sauren Mageninhalt, der aufsteigt. Aber das ist nur eine von mehreren Möglichkeiten.
Tatsächlich lassen sich verschiedene Typen unterscheiden, je nachdem, wo das Problem liegt:
- Bei Typ A ist es die Magensäureproduktion selbst – zu viel Säure, zu wenig Pufferung.
- Bei Typ B ist der Mageninhalt das Problem – falsche Ernährung, Fermentation, Gärungsgase.
- Und bei Typ C ist weder die Menge noch die Zusammensetzung des Mageninhalts das Kernproblem. Hier funktioniert die Barriere nicht richtig – der Mechanismus, der eigentlich verhindern soll, dass irgendetwas zurückfließt.
Diese Unterscheidung ist keine akademische Spielerei. Sie ist therapeutisch entscheidend. Denn wer einen Typ-C-Reflux mit Säureblockern behandelt, behandelt am falschen Ort.
Merksatz: Beim Sphinkter-Typ ist nicht der Mageninhalt das Problem – sondern das Schutz-Tor. Säureblocker helfen hier kaum, weil sie am falschen Ort ansetzen.
Der Sphinkter: Das unterschätzte Schutztor
Um Typ C zu verstehen, lohnt ein kurzer Blick auf die Anatomie – nicht kompliziert, aber wichtig.
Zwischen dem Magen und der Speiseröhre sitzt der untere Ösophagussphinkter (UÖS). Das ist eine ringförmige Muskelgruppe, die sich nach dem Schlucken wieder schließt und verhindert, dass Mageninhalt zurückfließt. Wenn dieser Muskel schwach oder erschlafft ist, sprechen wir von einem insuffizienten Sphinkter.
Aber es gibt noch ein zweites Schutz-Tor: den oberen Ösophagussphinkter (OÖS). Er sitzt am Übergang von Speiseröhre zu Rachen und Kehlkopf. Beim stillen Reflux ist oft gerade dieser obere Sphinkter das entscheidende Problem. Wenn er nicht richtig schließt – oder wenn er durch Druck, Stress oder falsche Körperhaltung nachgibt – können Refluxpartikel in den Rachen, den Kehlkopf und die Atemwege gelangen.
Und hier liegt das Tückische: Es müssen keine großen Mengen Mageninhalt sein. Es reichen mikroskopisch feine Refluxaerosole – winzige Tröpfchen, die quasi vernebelt nach oben steigen. Diese Aerosole hinterlassen keine klassischen Refluxzeichen. Kein Sodbrennen. Keine Speiseröhrenreizung. Kein Säuregefühl im Hals.
Und trotzdem erreichen sie Kehlkopfschleimhaut und Atemwege – und lösen dort genau die Symptome aus, die viele Betroffene des Typ C kennen: Husten, Kratzen, Enge, nächtliche Reizattacken.
Wie Refluxaerosole entstehen – und warum das so schwer messbar ist
Klassischer Reflux ist fassbar. Man kann ihn per pH-Metrie messen, per Gastroskopie sehen, manchmal sogar spüren. Aerosol-Reflux ist das Gegenteil davon: unsichtbar, nicht zuverlässig messbar mit Standardmethoden, und daher klinisch kaum greifbar.
Stell dir vor: Beim Mageninhalt handelt es sich um eine Flüssigkeit mit Säure, Pepsin und anderen Substanzen. Wenn Druck auf den Magen entsteht – durch Anspannung, durch eine bestimmte Körperhaltung, durch Sprechen oder Pressen – kann dieser Inhalt nicht als Flüssigkeitsstrom aufsteigen, sondern in Form winziger Tröpfchen. Ein bisschen wie ein Ultraschall-Vernebler, der Flüssigkeit in feine Schwebeteilchen zerlegt.
Diese Aerosole steigen leichter auf als Flüssigkeit. Sie brauchen keine große Druckdifferenz. Und sie können – besonders im Liegen – bis in die Atemwege gelangen, ohne das charakteristische Brennen in der Speiseröhre zu erzeugen.
Was in den Atemwegen und am Kehlkopf ankommt, ist trotzdem aggressiv: Pepsin, ein Verdauungsenzym, das außerhalb des Magens nichts verloren hat, bleibt auf Schleimhäuten haften. Es ist säureaktivierbar – das bedeutet, es kann sogar durch säurehaltige Lebensmittel oder Getränke (Kaffee, Fruchtsäfte, kohlensäurehaltige Getränke) reaktiviert werden, lange nachdem es aufgestiegen ist.
Wichtig zu wissen: Pepsin, das durch Aerosol-Reflux an Kehlkopf und Atemwegen haftet, kann auch durch säurehaltige Nahrung reaktiviert werden – nicht nur durch frischen Reflux. Das erklärt, warum bestimmte Lebensmittel bei Typ-C-Betroffenen Symptome auslösen, obwohl kein direkter Reflux stattfindet.
Die typischen Symptome – und warum sie so oft fehlgedeutet werden
Die Symptome des Sphinkter-Typs sind heimtückisch, weil sie so wenig nach „Magen" klingen. Die häufigsten sind:
Trockener Husten
Oft als chronische Bronchitis oder Erkältung abgetan. Der Husten kommt ohne Verschleimung, ohne Infektion, ohne erklärbaren Auslöser. Er reagiert nicht auf Hustenmittel. Er dauert Wochen, manchmal Monate.
Halskratzen und ständiges Räuspern
Das Gefühl, etwas im Hals zu haben. Ein Kloß, ein Fremdkörpergefühl. Medizinisch als „Globusgefühl" bekannt. Besonders morgens nach dem Aufwachen oder nach dem Sprechen.
Nächtliche Beschwerden
Hustenattacken, die aus dem Schlaf reißen. Engegefühl. Das Gefühl, keine Luft zu bekommen. Viele Betroffene liegen stundenlang wach, ohne zu wissen warum.
Asthma-ähnliche Symptome
Pfeifatmung, Engegefühl in der Brust, Kurzatmigkeit. Diese Symptome führen Betroffene häufig zum Lungenfacharzt – wo der Befund unauffällig ist. Die Lungenfunktion ist gut. Kein Asthma. Kein Befund. Und trotzdem diese Symptome.
Ein Muster, das sich durch fast alle Typ-C-Fälle zieht: starke Lageabhängigkeit. Im Liegen werden die Symptome deutlich schlimmer. Das liegt daran, dass die Schwerkraft im Liegen wegfällt – und der ohnehin geschwächte Sphinkter noch weniger Barrierewirkung hat.
Eine Geschichte, die viele kennen
Stell dir eine 38-jährige Frau vor – sportlich, gesund lebend, kein Übergewicht, kein Rauchen. Seit einem halben Jahr leidet sie nachts unter Hustenattacken. Der Internist findet nichts. Der Lungenfacharzt führt eine Spirometrie durch: Lungenfunktion unauffällig. Kein Asthma, keine COPD, keine Entzündungszeichen.
Sie berichtet: Kein Sodbrennen. Kein saures Aufstoßen. Eigentlich ein gesunder Magen.
Aber: Die Beschwerden treten besonders nach spätem Abendessen auf. Und nachts – sobald sie flach liegt – beginnen die Hustenattacken.
Klassisches Bild eines Typ-C-Refluxes. Der Mageninhalt ist nicht das Problem. Der Sphinkter lässt Aerosole durch, die in die Atemwege gelangen. Erst wenn die Position verändert wird – erhöhtes Schlafen, letzte Mahlzeit früher – bessern sich die Symptome deutlich.
Was dieser Fall zeigt: Typ-C-Reflux ist unsichtbar in Standarduntersuchungen. Wer nicht gezielt nach der Vorgeschichte fragt – wann die Symptome auftreten, in welcher Position, nach welchen Mahlzeiten – der verpasst die Diagnose.
Die Verbindung zu Stress, Haltung und Anspannung
Einer der zentralen Aspekte von Typ C, der in keiner klassischen Refluxlektüre steht: Der Sphinkter reagiert auf Stress. Er ist muskulär. Er wird vom Nervensystem gesteuert. Und er leidet, wenn das Nervensystem dauerhaft in einem Aktivierungsmodus ist.
Das vegetative Nervensystem reguliert nicht nur Herzschlag und Verdauung, sondern auch den Tonus der glatten Muskulatur im Verdauungstrakt. Dazu gehören beide Sphinkter.
Chronischer Stress, unverarbeitete Anspannungsmuster, eine dauerhaft nach vorne gezogene Körperhaltung (das klassische Büro-Schulter-Hals-Bild), flache Atmung, ein hyperaktives Nervensystem – all das kann dazu beitragen, dass der Sphinkter nicht mehr richtig schließt.
Das erklärt, warum viele Typ-C-Betroffene berichten, dass ihre Symptome in Stressphasen deutlich schlimmer werden. Oder beim Sprechen – weil dabei Druckverhältnisse im Thorax verändert werden. Oder beim Bücken, beim Sport, beim Pressen. Immer dann, wenn Druck entsteht und das Schutztor nicht stark genug ist, um diesem Druck standzuhalten.
Zum Nachdenken: Hast du bemerkt, dass deine Symptome in Stresssituationen zunehmen? Oder beim Sprechen? Oder wenn du dich bückst? Das sind klassische Hinweise auf eine Sphinkter-Komponente.
Das Säure-Paradox: Wie chronischer Stress den Schließbefehl unterbricht
Es gibt eine Verbindung zwischen Stress und dem Sphinkter, die noch weniger bekannt ist – und die das verbreitete Bild von Reflux auf den Kopf stellt.
Die meisten Menschen denken: Stress → mehr Magensäure → mehr Reflux. Das stimmt für manche Fälle. Aber bei chronischem, dauerhaftem Stress passiert oft das Gegenteil: Der Magen produziert zu wenig Säure.
Der Mechanismus dahinter ist gut belegt. Das Nervensystem schaltet bei Dauerstress in einen Aktivierungs- bzw. Überlebensmodus. Die Verdauung – als „nicht überlebensnotwendige" Funktion – wird herunterreguliert. Das betrifft auch die Salzsäureproduktion der Belegzellen im Magen. Die Folge: ein dauerhaft erhöhter pH-Wert im Magen. Der Mageninhalt ist also weniger sauer als er sein sollte.
Das klingt zunächst günstig – weniger Säure, weniger Schaden. Aber hier liegt das eigentliche Problem.
Denn der untere Ösophagussphinkter bekommt seinen Schließbefehl zum Teil über den pH-Wert des Mageninhalts. Ein ausreichend saures Milieu im Magen ist das Signal: „Hier ist echte Nahrung, schließ die Klappe." Gastrin, das wichtigste Hormon für die Sphinkterkontrolle, wird durch Säure und Protein stimuliert. Ist der pH-Wert dauerhaft zu hoch, bleibt dieser Reiz schwach – und damit auch der Tonus des Sphinkters.
Der Sphinkter schließt nicht vollständig. Oder er schließt verzögert. Oder er öffnet sich reflexartig, weil die normalen Rückkopplungssignale fehlen.
Das Ergebnis ist ein Teufelskreis: Weniger Säure → schlechteres Schließsignal → mehr Reflux → Schleimhautreizung → noch mehr Stressreaktion im Nervensystem → noch weniger Säure.
Paradox verstehen: Chronischer Stress kann zu zu wenig Magensäure führen. Das schwächt den Schließbefehl für den Sphinkter. Weniger Säure bedeutet nicht automatisch weniger Reflux – sondern manchmal das Gegenteil.
Diesen Zusammenhang sehen wir auch bei Langzeit-PPI-Anwendung: Wenn die Säureproduktion medikamentös dauerhaft gedrosselt wird, können sich ähnliche Muster entwickeln. Der Sphinkter arbeitet ohne seinen normalen Rückkopplungsreiz. Das ist einer der Gründe, warum Säureblocker bei Typ C nicht nur wenig helfen – sie können das zugrundeliegende Regulationsproblem langfristig verstärken.
Für die Therapie bedeutet das: Es geht nicht darum, Säure zu unterdrücken. Es geht darum, die normale Säureproduktion und die damit verbundenen Rückkopplungsmechanismen wiederherzustellen – durch Nervensystem-Regulation, durch gezielte Ernährung, durch Reduktion der Stresslast auf den Verdauungstrakt.
Näheres dazu:
https://magenkompass.de/das-magensaeure-dilemma/
Warum Medikamente beim Typ C oft nicht wirken
Das ist der frustrierendste Punkt für viele Betroffene – und gleichzeitig der wichtigste.
Protonenpumpeninhibitoren (PPI) wie Omeprazol oder Pantoprazol reduzieren die Säureproduktion im Magen. Das ist bei Typ A sinnvoll – dort ist die Säuremenge das Problem. Aber bei Typ C?
Der Sphinkter schließt immer noch nicht richtig. Die Aerosole steigen weiter auf – jetzt mit etwas weniger saurem pH-Wert, aber mit fast unverändertem Pepsin-Gehalt. Pepsin ist auch bei leicht angehobenem pH noch aktiv. Die Schleimhäute werden weiter gereizt.
Dazu kommt: PPI haben nachgewiesene Nebenwirkungen bei Langzeitanwendung – Veränderung der Darmflora, Magnesiumverlust, mögliche Auswirkungen auf die Knochengesundheit. Wer diese Medikamente über Monate oder Jahre nimmt, ohne dass sie wirklich am Problem ansetzen, trägt ein unnötiges Risiko.
https://magenkompass.de/die-ppi-falle/
Das bedeutet nicht, dass Medikamente generell falsch sind. In manchen Fällen – besonders bei Mischtypen, wo Typ C mit erhöhter Säureproduktion kombiniert ist – können sie temporär sinnvoll sein. Aber als alleinige und langfristige Lösung für einen reinen Typ C greifen sie zu kurz.
Was beim Sphinkter-Typ wirklich hilft
Die gute Nachricht: Typ C ist behandelbar. Und die Stellschrauben sind konkret.
1. Schlafposition und Lagemanagement
Der einfachste und gleichzeitig wirkungsvollste Eingriff: Kopf und Oberkörper im Schlaf erhöhen. Nicht mit mehr Kissen unter dem Kopf (das knickt den Hals und kann den Druck sogar erhöhen), sondern durch eine Erhöhung des Bettkopfendes – zum Beispiel mit Stützen unter den Bettbeinen oder einem speziellen Keilkissen unter der Matratze. Idealerweise 15–20 Zentimeter Erhöhung.
Auch die Schlafseite spielt eine Rolle. Auf der linken Seite zu schlafen ist bei Reflux aus anatomischen Gründen vorteilhaft: Der Mageneingang liegt dann höher als der Mageninhalt.
2. Essenszeiten und Abstand zur letzten Mahlzeit
Mindestens drei Stunden zwischen der letzten Mahlzeit und dem Hinlegen. Diese Faustregel gilt für alle Refluxtypen, ist aber bei Typ C besonders wichtig – weil im vollen Magen mehr Druck entsteht, der den geschwächten Sphinkter herausfordert.
3. Zwerchfell- und Atemarbeit
Das Zwerchfell hat eine anatomische Verbindung zum unteren Ösophagussphinkter. Ein gut funktionierendes, entspanntes Zwerchfell unterstützt die Sphinkterfunktion. Ein dauerhaft verspanntes, hochgezogenes Zwerchfell – was bei flacher Brustatmung, Stress und schlechter Haltung häufig ist – schwächt diese Unterstützung.
Gezielte Atemübungen und Zwerchfellmassage können die Sphinkterfunktion direkt verbessern. Das ist keine Alternativmedizin, sondern funktionelle Körperarbeit mit physiologischer Grundlage.
https://magenkompass.de/stiller-reflux-und-muskeln-zwerchfell-hals-und-kiefer-im-fokus/
Dazu gibt es auf Magenkompass.de ein eigenes Tool: Tool Zwerchfell-Entspannung
4. Nervensystem-Regulation
Weil der Sphinktertonus durch das vegetative Nervensystem gesteuert wird, ist Nervensystem-Regulation kein Luxus – sondern Therapie.
Das bedeutet konkret: Vagusnerv-Aktivierung. Der Vagusnerv ist der Hauptnerv des parasympathischen Nervensystems. Wenn er gut aktiviert ist, entspannen sich glatte Muskelstrukturen im Verdauungstrakt – einschließlich der Sphinkter. Wenn das Nervensystem dauerhaft im Sympathikus-Modus ist, zieht sich auch die Verdauungsmuskulatur zusammen oder arbeitet dysreguliert.
Vagus-Aktivierung ist lernbar – durch Atemtechniken, Kältereize, Summen und Singen, soziale Verbindung, Bewegung.
Speziell für Menschen mit stillem Reflux und Nervensystemkomponente: VagusPower
5. Körperhaltung und Bewegung
Wie du sitzt, stehst und dich bewegst, beeinflusst den Druck im Bauchraum – und damit die Last, die auf dem Sphinkter liegt. Eine nach vorne gesunkene Haltung, komprimierter Thorax, schwache Rumpfmuskulatur: all das erhöht den intraabdominalen Druck. Bewusstes Aufrechtstehen, Dehnübungen für Brust und Schultern und regelmäßige Bewegung, die den Rumpf stabilisiert, sind wertvolle Bausteine.
6. Mindset und psychosomatische Regulierung
Wenn das Nervensystem chronisch aktiviert ist, wenn Anspannungsmuster tief verankert sind, wenn der Körper dauerhaft in einem Schutzmodus läuft – dann ist die Arbeit mit Mindset und emotionaler Regulation kein Luxus, sondern Notwendigkeit. Das bedeutet nicht, dass Reflux „Einbildung" ist. Es bedeutet, dass Körper und Nervensystem zusammenspielen.
Tool Mindset bietet dazu konkrete Einstiegspunkte.
7. Darmgesundheit
Ein häufig übersehener Faktor: Dysbiose im Darm, Fermentation, erhöhter Gasdruck – all das kann den Sphinkter von unten her belasten. Bei vielen Typ-C-Betroffenen verbessern sich die Symptome deutlich, wenn gleichzeitig an der Darmflora gearbeitet wird.
Die Frage der Mischtypen
Ein reines Typ-C-Bild ist seltener als man denkt. Meistens gibt es eine Überlappung – Typ C kombiniert mit Typ A (erhöhte Säure) oder Typ B (Ernährungsprobleme). Diese Mischtypen machen die Diagnose komplizierter, aber auch die Lösung konkreter: Man muss auf mehreren Ebenen ansetzen.
Hinweis zu Mischtypen: Wenn deine Symptome sowohl tagsüber (nach dem Essen, nach säurehaltigen Getränken) als auch nachts auftreten, ist ein Mischtyp wahrscheinlich. Sphinkter-Arbeit allein reicht möglicherweise nicht – aber sie ist trotzdem ein zentraler Baustein.
Diagnose: Woran erkennst du einen Typ-C-Reflux?
Konkrete Hinweise, dass der Sphinkter-Typ bei dir eine Rolle spielen könnte:
- Die Symptome sind stark lageabhängig – flach liegen macht es deutlich schlimmer.
- Du hast hauptsächlich Husten, Kratzen oder Atemwegssymptome – wenig oder kein Sodbrennen.
- Säureblocker haben wenig oder keine Wirkung gezeigt.
- Die Beschwerden verstärken sich in Stresssituationen oder beim Sprechen.
- Du schläfst spät, isst kurz vor dem Schlafen, und die schlimmsten Nächte folgen auf späte Mahlzeiten.
- Standarduntersuchungen (Lunge, Gastroskopie) sind unauffällig oder zeigen nur milde Veränderungen.
Wenn mehrere dieser Punkte auf dich zutreffen: Du bist nicht allein damit. Und du bist nicht krank ohne Ursache. Die Ursache liegt nur woanders, als die klassische Medizin sucht.
Der erste Schritt: Verstehen, was bei dir wirklich los ist
Bevor du irgendetwas veränderst, ist Verstehen der wichtigste Schritt. Viele Betroffene probieren über Jahre Maßnahme nach Maßnahme aus – ohne Rahmen, ohne Einordnung, ohne zu wissen, welcher Typ bei ihnen dominiert. Das führt zu Frust, zu Erschöpfung, zu dem Gefühl: Es hilft eh nichts.
Aber das stimmt nicht. Es hilft – wenn man am richtigen Ort ansetzt.
Wenn du tiefer einsteigen möchtest: Hier anmelden und kostenloses E-Book mit Ernährungslisten herunterladen – alles, was du für den Einstieg brauchst.
Und wenn du verstehen möchtest, wie Ernährung und Körperarbeit beim stillen Reflux zusammenspielen: Kurs Ernährung bei stillem Reflux – er geht auch auf die spezifischen Ernährungsanpassungen ein, die für Sphinkter-Typ-Betroffene relevant sind.
Zusammenfassung
- Typ C – der Sphinkter-Typ – ist eine Form des stillen Reflux, bei der die Barrierefunktion des Schließmuskels das Problem ist, nicht der Mageninhalt selbst.
- Statt flüssigem Mageninhalt steigen mikroskopisch feine Aerosole auf – und erreichen Kehlkopf und Atemwege ohne die klassischen Refluxzeichen.
- Typische Symptome: trockener Husten, Halskratzen, nächtliche Beschwerden, Asthma-ähnliche Symptome – bei unauffälliger Lungenfunktion und ohne Sodbrennen.
- Chronischer Stress kann die Magensäureproduktion drosseln, den pH-Wert erhöhen und damit den Schließbefehl für den Sphinkter abschwächen – ein oft übersehener Teufelskreis.
- Medikamente (PPI) helfen beim reinen Typ C kaum und können das Regulationsproblem langfristig verstärken.
- Wirksame Stellschrauben: Schlafposition, Essenszeiten, Zwerchfell- und Atemarbeit, Nervensystem-Regulation, Haltung, Mindset und Darmgesundheit.
- Mischtypen sind häufig – wer seinen persönlichen Reflux-Typ versteht, kann gezielt ansetzen.
ausgewählte Quellen:
Johnston N. et al. (2007): Pepsin in nonacidic reflux can damage hypopharyngeal epithelial cells. Annals of Otology, Rhinology & Laryngology. – Nachweis, dass Pepsin auch bei nicht-saurem Reflux Schleimhautschäden verursacht und auf Schleimhäuten persistiert.
Koufman JA. et al. (2002): Laryngopharyngeal reflux: consensus conference report. Journal of Voice. – Grundlagenarbeit zur Abgrenzung von LPR gegenüber klassischem GERD und zur Rolle des oberen Ösophagussphinkters.
Dent J. et al. (1988): Mechanism of lower esophageal sphincter incompetence in patients with symptomatic gastroesophageal reflux. Gut. – Nachweis der multifaktoriellen LES-Regulation und der Rolle von transienten Relaxationen.
Bonaz B. et al. (2017): The vagus nerve at the interface of the microbiota-gut-brain axis. Frontiers in Neuroscience. – Verbindung zwischen Vagustonus, Verdauungsregulation und chronischer Stressantwort.
Yago M.D. et al. (2013): Gastric acid secretion and intragastric pH: influence of proton pump inhibitors. Digestive Diseases. – Zusammenhang zwischen reduzierter Säureproduktion, veränderter Sphinkterfunktion und Refluxrisiko unter PPI-Therapie.
Mittal R.K. et al. (1993): Role of the diaphragm in the antireflux mechanism. Journal of Clinical Investigation. – Anatomische und funktionelle Verbindung zwischen Zwerchfellkontraktion und unterem Ösophagussphinkter.
