Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenWas wirklich dahintersteckt
Wenn jemand mit Stillem Reflux zum Arzt geht und einen Protonenpumpenhemmer verschrieben bekommt, ist die implizite Annahme fast immer dieselbe: Zu viel Säure. Säure runter. Problem gelöst. Diese Logik ist nicht falsch – aber sie gilt nur für einen bestimmten Typ von Stillem Reflux. Den Typ A.
Das Problem: Typ A wird viel häufiger angenommen, als er tatsächlich vorliegt. Die Folge ist eine Versorgungsrealität, in der Menschen jahrelang Medikamente nehmen, die bei ihrem eigentlichen Mechanismus strukturell nichts ausrichten. Und gleichzeitig wird Typ A, wenn er wirklich vorliegt, oft nicht konsequent genug behandelt – weil die spezifischen Stellschrauben jenseits der Säurehemmung kaum besprochen werden.
Dieser Artikel richtet sich an Menschen, die schon ein Grundverständnis von Stillem Reflux haben. Die wissen, was LPR, also Stiler Reflux bedeutet, die mit dem Begriff Pepsin schon etwas anfangen können, und die verstehen wollen, was hinter Typ A steckt – mechanistisch, diagnostisch, therapeutisch.
Hier alles zu den 6 Typen: https://magenkompass.de/stiller-reflux-ist-kein-einheitliches-krankheitsbild/
Was Typ A von den anderen Typen unterscheidet
Stiller Reflux ist keine einheitliche Erkrankung. Er ist eine Sammelbezeichnung für mindestens sechs verschiedene Mechanismen, die ähnliche Symptome erzeugen. Typ A ist derjenige, der dem klassischen GERD-Bild am nächsten kommt: Der Rückfluss ist wirklich sauer, die Säure ist das primäre Agens, das Schleimhautschäden verursacht.
Das klingt banal – ist es aber nicht. Denn bei Typ B zum Beispiel ist Pepsin das Hauptproblem, nicht die Säure selbst. Bei Typ C liegt eine myofasziale Fehlfunktion und eine Instabilität des unteren Speiseröhrenschließmuskels vor. Bei Typ E ist die Säure kaum erhöht, aber die Reizverarbeitung so verändert, dass selbst minimaler Reflux intensiv wahrgenommen wird. PPIs wirken in diesen Fällen nicht – oder kaum.
Typ A ist der einzige Typ, bei dem Säurehemmung strukturell wirkt. Das macht ihn therapeutisch klar – aber es macht seine korrekte Identifikation wichtiger, nicht unwichtiger.
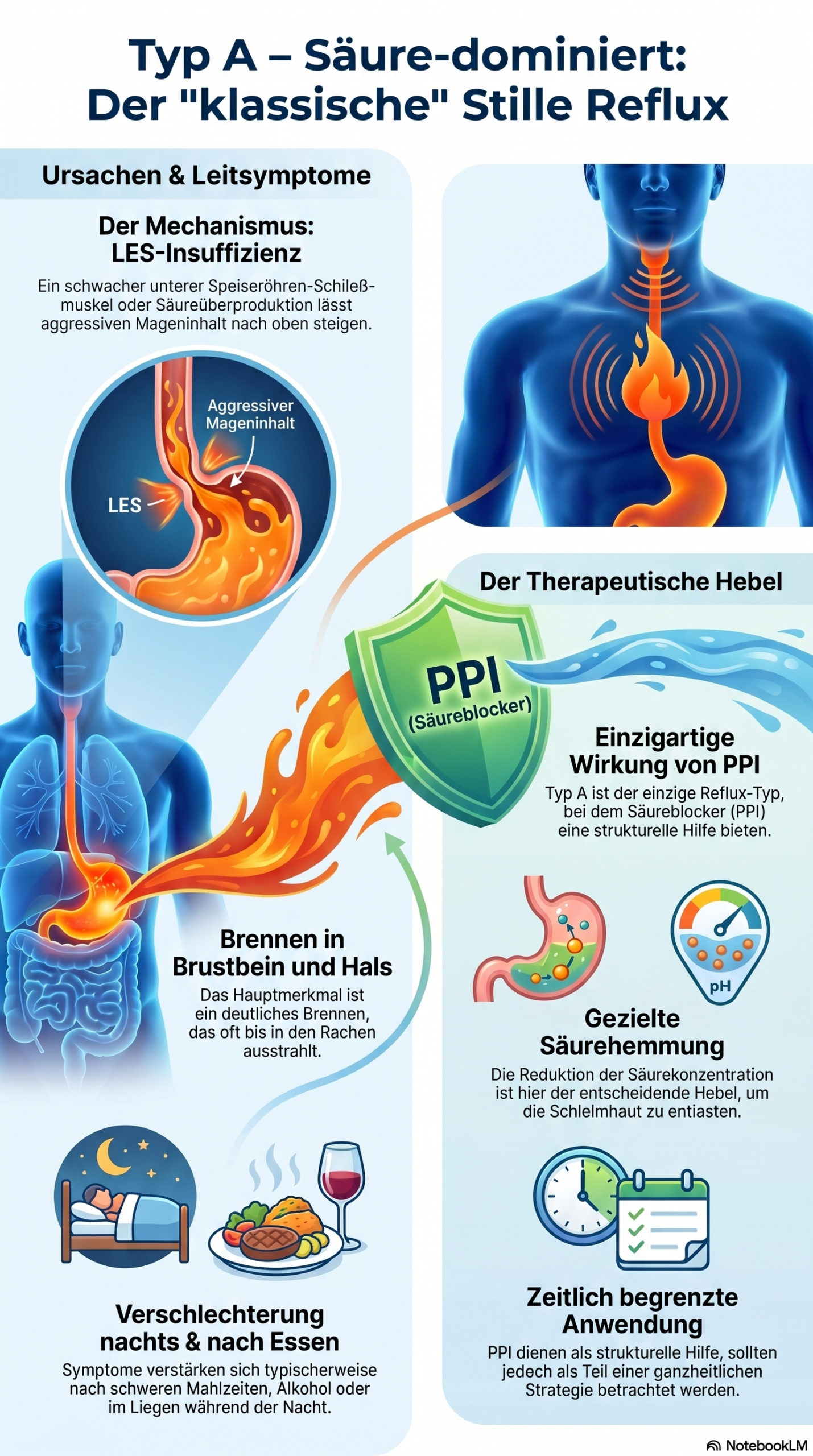
Der Mechanismus: Was bei Typ A im Körper passiert
Im Zentrum von Typ A steht der untere ösophageale Sphinkter – der LES. Dieser Sphinkter sitzt am Übergang zwischen Speiseröhre und Magen. Im Ruhezustand ist er geschlossen und verhindert, dass Mageninhalt nach oben gelangt. Beim Schlucken öffnet er sich kurz und schließt sich danach wieder.
Bei Typ A funktioniert dieses Schließen nicht zuverlässig. Es gibt zwei Hauptvarianten: Erstens einen dauerhaft zu niedrigen Ruhetonus des LES – der Schließmuskel ist chronisch zu schwach. Zweitens häufige transiente Relaxationen, also kurze, unkontrollierte Öffnungen, die nichts mit dem Schlucken zu tun haben. Beide führen dazu, dass saurer Mageninhalt nach oben gelangt.
Dieser Mageninhalt hat bei Typ A einen niedrigen pH – in der Regel unter vier, oft deutlich darunter. Das Refluxat enthält Säure, Pepsin und manchmal Gallensalze. Die Säure ist hier der primäre Schadensmechanismus: direkte chemische Reizung der Schleimhaut in Speiseröhre, Rachen und Kehlkopf.
Eine zweite, seltenere Variante von Typ A ist die echte Hyperchlorhydrie – eine erhöhte Säureproduktion durch die Belegzellen des Magens. Hier ist nicht der Sphinkter das primäre Problem, sondern die schiere Menge an produzierter Säure. Helicobacter pylori kann in diesem Kontext eine Rolle spielen, indem er die Säureregulation stört – wenngleich H. pylori häufiger mit Magengeschwüren als mit LPR assoziiert ist. Es können aber auch einfach Entzündungen der Magenschleimhaut vorliegen, möglicherweise durch anhaltenden Stress.
https://magenkompass.de/helicobacter-pylori/
Studienhintergrund: Qadeer et al. haben in einer Metaanalyse randomisierter kontrollierter Studien gezeigt, dass PPIs bei LPR-Patienten im Durchschnitt moderate Effekte haben – aber in der Untergruppe mit objektivierbar pathologischem pH-Profil war die Wirksamkeit deutlich besser. Das ist die retrospektive Bestätigung: Säurehemmung hilft, wo Säure das Problem ist. (Am J Gastroenterol, 2006, PMID: 16928253 – bitte auf PubMed verifizieren) |
Das klinische Bild: Wie Typ A sich anfühlt
Was unterscheidet Typ A symptomatisch von den anderen Typen? Es gibt kein einzelnes Symptom, das Typ A beweist – aber es gibt ein Muster, das in seiner Kombination aussagekräftig ist.
Das charakteristischste Merkmal: echtes Sodbrennen. Nicht nur ein Engegefühl oder Druck hinter dem Brustbein, sondern ein brennendes Gefühl, das von oben nach unten zieht. Es tritt vor allem abends und nachts auf, im Liegen verstärkt es sich deutlich. Nach großen Mahlzeiten, nach Alkohol, nach fettem Essen – die Betroffenen kennen meistens ihre Auslöser, weil die Kausalität erfahrbar ist.
Im Kehlkopf- und Rachenbereich: Heiserkeit, die eher abends auftritt als morgens – weil die nächtliche Exposition ungebremst ist. Saurer Geschmack im Mund nach dem Aufwachen. Räusperzwang. Manchmal ein Brennen im Hals, das sich nach dem Essen verstärkt.
Was Typ A von Typ B unterscheidet: Bei Typ B dominiert die morgendliche Symptomatik, weil Pepsin sich über Nacht einlagert und morgens reaktiviert wird. Bei Typ A ist der Morgen oft die beste Tageszeit – die Symptome bauen sich tagsüber und abends auf.
Wichtige Unterscheidung: Kein Sodbrennen schließt Typ A nicht aus – aber es macht ihn unwahrscheinlicher. Wer ausschließlich Globus, morgendliche Heiserkeit und Räuspern ohne jedes Brennen hat, trägt die Typ-A-Diagnose oft zu Unrecht. Genau diese Konstellation erhält aber in der klinischen Praxis am häufigsten einen PPI. |
Diagnose: Was wirklich aussagekräftig ist
Die zuverlässigste Methode zur Diagnose von Typ A ist die 24-Stunden-pH-Metrie mit Impedanzmessung. Sie misst über einen vollen Tag, wie oft Reflux stattfindet, wie sauer er ist und wie lange die Schleimhaut exponiert bleibt. Ein erhöhter DeMeester-Score oder eine verlängerte Säureexpositionszeit im distalen Ösophagus sind die diagnostisch relevanten Parameter für Typ A.
In der Praxis sieht es anders aus. Was stattdessen fast überall passiert, ist der empirische PPI-Therapieversuch: kein Befund, keine Messung, einfach PPI für acht Wochen. Wenn es besser wird, gilt die Diagnose als bestätigt. Wenn nicht, wird die Dosis verdoppelt.
Dieses Vorgehen ist problematisch, und das nicht nur aus meiner persönlichen Erfahrung als jemand, die den Stillen Reflux selbst durchlebt hat und seitdem hunderte Betroffene begleitet. Es ist wissenschaftlich problematisch. Vaezi et al. haben in einer placebokontrollierten Studie gezeigt, dass PPIs bei LPR-Patienten ohne gesichertes pathologisches pH-Profil nicht besser wirken als Placebo. Das heißt: Wer auf einen empirischen PPI-Versuch anspricht, hat nicht notwendigerweise Typ A. Und wer nicht anspricht, hat nicht notwendigerweise keinen Reflux.
Was ich empfehle, wenn du gerade in diesem Prozess steckst: Frag nach der pH-Metrie mit Impedanz, bevor eine Dauertherapie beginnt. Das ist kein unrealistischer Anspruch – es ist der diagnostische Standard, der für eine begründete Therapieentscheidung notwendig wäre.
In diesen Artikeln erfährst du mehr über die Gesamtproblematik:
https://magenkompass.de/das-magensaeure-dilemma/
https://magenkompass.de/die-ph-metrie-falle/
https://magenkompass.de/magensaeure-die-fakten/
https://magenkompass.de/stiller-reflux-die-ursachen/
PPIs bei Typ A: Wann sie wirken – und was dabei oft schiefläuft
Ich möchte hier sehr klar sein, weil das Thema oft in zwei Extreme kippt: PPIs werden entweder als harmloses Allheilmittel behandelt oder pauschal verteufelt. Beides hilft niemandem.
PPIs wirken bei Typ A. Sie blockieren die Protonenpumpe in den Belegzellen des Magens und reduzieren die Säureproduktion dauerhaft und zuverlässig. Bei einem Typ-A-Betroffenen mit wirklich pathologischem pH-Profil kann das die Schleimhaut entlasten, Entzündungen zurückgehen lassen und Heiserkeit reduzieren. Das ist belegbar, das ist real, und das verdient Anerkennung.
Was ich aber genauso klar sagen will: Das gilt für eine zeitlich begrenzte, indikationsgerechte Anwendung. Nicht für Jahre. Nicht für Dauerverschreibungen ohne Reevaluation. Und nicht für doppelte Standarddosen als Ersttherapie bei ungeklärter Diagnose.
Ich spreche hier nicht nur als jemand, der die Literatur kennt. Ich spreche als jemand, der selbst Stillen Reflux hatte und überwunden hat, und der seitdem mit vielen hundert Betroffenen gearbeitet hat. Das Muster, das ich immer wieder sehe: PPI wird verschrieben, manchmal hilft er etwas, manchmal nicht, aber er wird weitergenommen – weil niemand einen Ausstiegsplan gemacht hat, weil der Rebound beim Absetzen als Beweis interpretiert wird, dass man das Medikament braucht, und weil die eigentlichen Mechanismen nie adressiert wurden.
https://magenkompass.de/diagnose-stiller-reflux-warum-sie-so-schwierig-ist/
Das Kernproblem: Typ A wird in der Praxis so häufig angenommen, dass er zum Standard-Behandlungsrahmen für jeden Stillen Reflux geworden ist. Typ B, C, D, E und F werden dadurch systematisch unterdiagnostiziert. Menschen nehmen Medikamente, die bei ihrem Mechanismus strukturell nichts ausrichten – und wundern sich, warum sie nicht gesund werden. |
Stiller Reflux Kompass
Das neue E-Book zu den Ursachen und Behandlungsmöglichkeiten von Stillem Reflux aus ganzheitlicher Sicht.
Stiller Reflux ist nachhaltig therapierbar.
Mach den ersten Schritt in eine Zukunft ohne die Symptome und in eine neue Normalität.
Langzeitrisiken von PPIs: Was die Datenlage sagt
PPIs sind nicht harmlos. Das ist keine Meinung – das ist das Ergebnis einer wachsenden Forschungsliteratur, die in der Verschreibungspraxis noch nicht ausreichend angekommen ist.
Magnesiummangel ist eines der am besten belegten Risiken bei Langzeitanwendung. PPIs beeinflussen die intestinale Magnesiumabsorption. Klinisch relevante Hypomagnesiämie bei Anwendung über mehr als einem Jahr ist in mehreren Studien dokumentiert. Magnesium ist an über dreihundert Enzymreaktionen beteiligt – unter anderem an der Muskelrelaxation, an der Nervenfunktion und, was bei Stillem Reflux besonders relevant ist, am Tonus des unteren Speiseröhrenschließmuskels. Das ist kein theoretisches Problem, das ist eine belegte Wechselwirkung.
Veränderungen des Darmmikrobioms sind ein weiterer gut dokumentierter Effekt. Der Magen ist die erste Säurebarriere des Verdauungstrakts. Wer dauerhaft weniger Säure produziert, lässt mehr Keime passieren. Studien zeigen unter PPI eine Verschiebung der Mikrobiomzusammensetzung mit erhöhten Raten für Clostridioides-difficile-Infektionen und verminderter mikrobieller Diversität. Für Menschen, bei denen Dysbiose ohnehin Teil des Gesamtbilds ist – was bei Stillem Reflux häufig der Fall ist – verschärft das das Problem.
Vitamin-B12-Resorption: Magensäure ist notwendig für die Ablösung von B12 aus Nahrungsproteinen. Langfristige Säurehemmung kann zu einem schleichenden B12-Mangel führen, der sich oft erst nach Jahren klinisch bemerkbar macht. Neurologische Symptome, Erschöpfung, kognitive Einschränkungen – das sind mögliche Folgen, die mit dem Reflux selbst in Verbindung gebracht werden, obwohl sie Medikamentennebenwirkung sein können.
Eine Assoziation mit chronischer Nierenerkrankung wurde in einer großen Kohortenstudie von Lazarus et al. (JAMA Intern Med, 2016) beschrieben. Diese Befunde sind assoziativ, nicht kausal bewiesen – aber sie geben Anlass zur Frage, ob eine Dauertherapie wirklich notwendig ist.
Rebound-Effekt: Ein oft unterschätztes Problem: Nach abruptem Absetzen von PPIs produziert der Magen vorübergehend mehr Säure als zuvor – sogenannte Säurehypersekretion. Das führt dazu, dass Symptome nach dem Absetzen schlimmer sind als davor, was als Beweis interpretiert wird, dass das Medikament weiter gebraucht wird. Es ist kein Beweis. Es ist eine Entzugswirkung. Der richtige Weg ist schrittweises Ausschleichen, idealerweise mit begleitender Strategie. Hier findest du ein PDF, dass ich zu diesem Tema gebaut habe, mit Lösungsvorschlägen: |
Was bei Typ A wirklich hilft: drei Stellschrauben
PPIs können bei Typ A ein sinnvolles Werkzeug sein – für eine begrenzte Zeit, mit klarer Indikation. Aber sie sind kein Abschluss der Behandlung, sondern höchstens ein Anfang. Was den Unterschied macht auf dem Weg zur echten Besserung, sind drei Hebel:
1. Ernährung und Timing – gezielt, nicht pauschal
Bei Typ A geht es nicht darum, alle sauren Lebensmittel zu streichen. Es geht darum, die individuellen Trigger zu identifizieren, die den LES-Tonus senken oder die Säureproduktion ankurbeln. Die klassischen Kandidaten: Alkohol, Pfefferminze, fettes Essen in großen Mengen, Koffein auf nüchternen Magen, Schokolade.
Oft unterschätzt: Mahlzeitgröße und Timing sind wichtiger als Einzelnahrungsmittel. Drei kleine Mahlzeiten statt einer großen. Letzte Mahlzeit mindestens drei Stunden vor dem Liegen. Keine Flüssigkeit kurz vor dem Schlafen, die das Magenvolumen erhöht. Die Datenlage für diese strukturellen Maßnahmen ist besser als für die meisten Einzelnahrungsmittelverbote.
https://magenkompass.de/ernaehrung-bei-stillem-reflux/
https://magenkompass.de/der-kurs-ernaehrung-bei-stillem-reflux/
2. LES-Tonus durch Atemarbeit
Der LES ist Muskelgewebe – und Muskelgewebe reagiert auf physiologische Einflüsse. Zwerchfellatmung erhöht den intraabdominalen Druck auf eine Weise, die den LES-Tonus direkt beeinflusst. Das ist keine Wellness-Idee, das ist Physiologie.
Kahrilas und Mitarbeiter haben gezeigt, dass gezielte Atemübungen den LES-Druck bei Refluxpatienten signifikant verbessern können. Das Zwerchfell als Muskel ist direkt an der Stabilisierung des gastroösophagealen Übergangs beteiligt – und gezieltes Training wirkt sich messbar aus. Das ist einer der Gründe, warum das Zwerchfell-Entspannungs-Tool für mich bei Typ A eine eigenständige, mechanistisch begründete Intervention ist.
https://magenkompass.de/tool-zwerchfell-und-entspannung/
3. Wenn PPI – dann strukturiert und befristet
PPIs wirken am besten, wenn sie dreißig bis fünfundvierzig Minuten vor der ersten Mahlzeit eingenommen werden. Nicht abends, nicht auf nüchternen Magen ohne Mahlzeit danach. Das klingt selbstverständlich, wird aber in der Praxis oft nicht so kommuniziert.
Und: Ein Ausstiegsplan gehört dazu. Wie lange, mit welchem Ziel, mit welchem Schritt zurück. Wer PPI als Dauerwerkzeug nutzt ohne diesen Plan, nimmt das Risiko des Rebounds und der Langzeitfolgen in Kauf – ohne therapeutischen Mehrwert.
Typ A in der Mischform
Reinformen sind selten. Viele Typ-A-Betroffene haben gleichzeitig Anteile von Typ D – verzögerte Magenentleerung, die das Refluxvolumen erhöht. Oder Typ-B-Anteile, weil mit saurem Reflux auch Pepsin nach oben gelangt, das sich in der Schleimhaut einlagert. Oder Typ-E-Anteile, wenn durch die chronische Exposition die Reizverarbeitung verändert wurde.
Das bedeutet: Auch wenn Typ A der Hauptmechanismus ist, reicht es manchmal nicht, nur die Säure zu adressieren. Es lohnt sich, das Gesamtbild zu kennen – und zu verstehen, welche Teile des Musters auf welche Stellschrauben reagieren.
Nächster Schritt: Wenn du herausfinden möchtest, welcher Typ bei dir im Vordergrund steht – und welche Kombination aus Tools danach sinnvoll ist – findest du den Typen-Test im Members Circle. Zwanzig Fragen, Auswertung nach Haupt- und Nebentyp, persönliche Tool-Roadmap. |
→ Typen-Test + Tool-Roadmap im Members Circle: https://magenkompass.de/reflux-toolkit-und-members-circle/
→ Stillen Reflux verstehen und mattsetzen (12-Monatskurs): https://magenkompass.de/stillen-reflux-verstehen-und-mattsetzen/
→ Tool: Zwerchfell & Entspannung: https://magenkompass.de/tool-zwerchfell-entspannung/
Literaturhinweise
Qadeer MA et al. Proton pump inhibitor therapy for suspected GERD- or LPR-related chronic laryngitis: a meta-analysis of randomized controlled trials. Am J Gastroenterol. 2006. PMID: 16928253
Vaezi MF et al. Placebo-controlled study of rabeprazole in LPR. JAMA Intern Med. 2006. PMID: 16473077 – Titelformulierung auf PubMed prüfen.
Kahrilas PJ et al. Atemtherapie und LES-Tonus bei Reflux. Dig Dis Sci. 2012. PMID: 21971937 – Autorenliste manuell verifizieren.
Lazarus B et al. Proton pump inhibitor use and risk of chronic kidney disease. JAMA Intern Med. 2016. – PMID manuell verifizieren.
© 2026 Magenkompass | andykuhl@magenkompass.de

