Einleitung
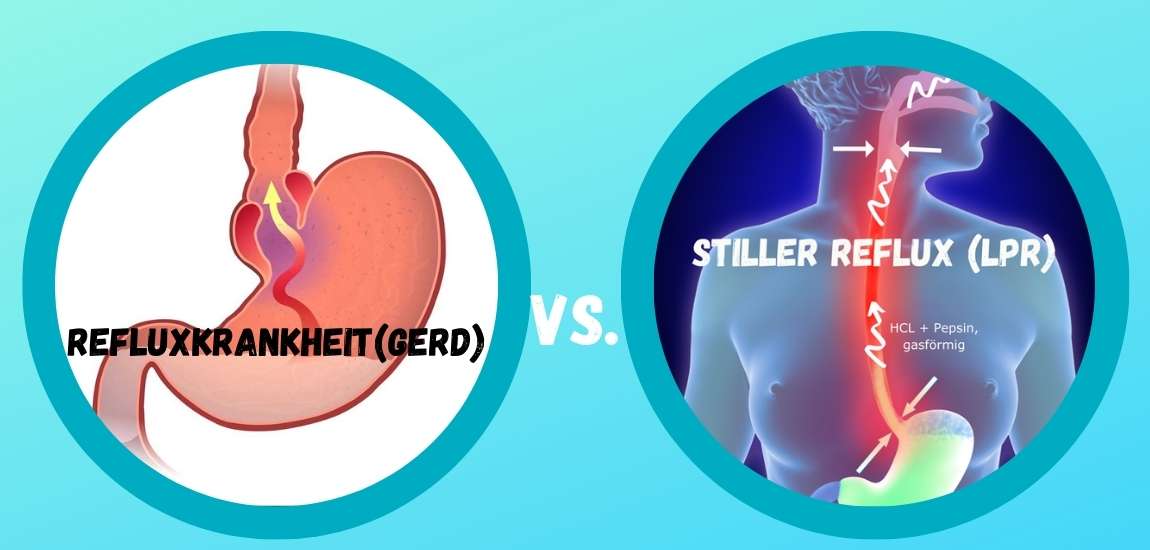
Ist es nun die Refluxkrankheit oder haben wir Stillen Reflux?
Die Refluxkrankheit zählt zu den häufigsten Erkrankungen des Verdauungstraktes und betrifft weltweit Millionen von Menschen. Was viele jedoch nicht wissen: Hinter dem Begriff "Reflux" verbergen sich zwei unterschiedliche Erscheinungsformen mit teils gravierenden Unterschieden in Symptomatik, Diagnostik und Behandlung.
Während der klassische Reflux, medizinisch als gastroösophageale Refluxkrankheit (GERD) bezeichnet, durch das bekannte brennende Gefühl hinter dem Brustbein charakterisiert ist, manifestiert sich der sogenannte "Stille Reflux" oder laryngopharyngeale Reflux (LPR) oft ohne die typischen Sodbrennen-Beschwerden – und bleibt daher häufig unerkannt.
Diese beiden Formen der Refluxkrankheit unterscheiden sich nicht nur in ihrer Symptomatik, sondern auch in ihren Auswirkungen auf verschiedene Körperbereiche, ihrer Krankheitsentstehung und den diagnostischen Herausforderungen, die sie mit sich bringen.
Während der klassische Reflux primär die Speiseröhre betrifft, richtet der Stille Reflux seinen Schaden vor allem im Kehlkopf- und Rachenbereich an – mit weitreichenden Folgen für die Stimme, Atemwege und Lebensqualität der Betroffenen.
Im Folgenden beleuchte ich die entscheidenden Unterschiede zwischen diesen beiden Erscheinungsformen der Refluxkrankheit, ihre jeweiligen Ursachen und Risikofaktoren, diagnostischen Verfahren sowie moderne Behandlungsansätze.
Das Verständnis dieser Unterschiede ist nicht nur für Betroffene wichtig, sondern auch für medizinisches Fachpersonal, um eine zielgerichtete Diagnose und effektive Therapie zu gewährleisten.
Sie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenGrundlagen: Was ist Reflux?
Definition und Mechanismus
Reflux bezeichnet grundsätzlich den Rückfluss von Mageninhalt in die Speiseröhre und gegebenenfalls darüber hinaus. Dieser Rückfluss geschieht, wenn der untere Ösophagussphinkter (UÖS), ein muskuläres Sphinktersystem am Übergang zwischen Speiseröhre und Magen, nicht ordnungsgemäß funktioniert.
Normalerweise verhindert dieser Muskel, dass Mageninhalt zurück in die Speiseröhre gelangt, indem er sich nach dem Schlucken wieder fest verschließt. Bei Reflux-Patienten ist dieser Verschlussmechanismus gestört, was zu einem Rückfluss von Magensäure und anderen Magen-Inhalten in flüssiger oder gasförmiger Art führt.
Zusammensetzung des Refluxes
Der Reflux besteht nicht nur aus Magensäure, sondern auch aus anderen potenziell schädlichen Substanzen:
Magensäure (Salzsäure)
Pepsin (ein Verdauungsenzym)
Gallensäuren (bei duodenogastralem Reflux)
Unverdaute Nahrungsreste
Bakterien
Diese Mischung kann bei regelmäßigem Kontakt mit dem empfindlichen Gewebe der Speiseröhre, des Rachens oder des Kehlkopfs zu Entzündungen und Gewebeschäden führen.
Klassischer Reflux (GERD)
Was ist die Refluxkrankheit und wie weit ist sie verbreitet?
Die gastroösophageale Refluxkrankheit (GERD) ist eine chronische Erkrankung, bei der Mageninhalt regelmäßig in die Speiseröhre zurückfließt und dort Beschwerden und/oder Komplikationen verursacht. Weltweit sind etwa 10-20% der Bevölkerung betroffen, mit höherer Prävalenz in westlichen Ländern. In Deutschland leiden schätzungsweise 15-20% der Erwachsenen an regelmäßigen GERD-Symptomen.
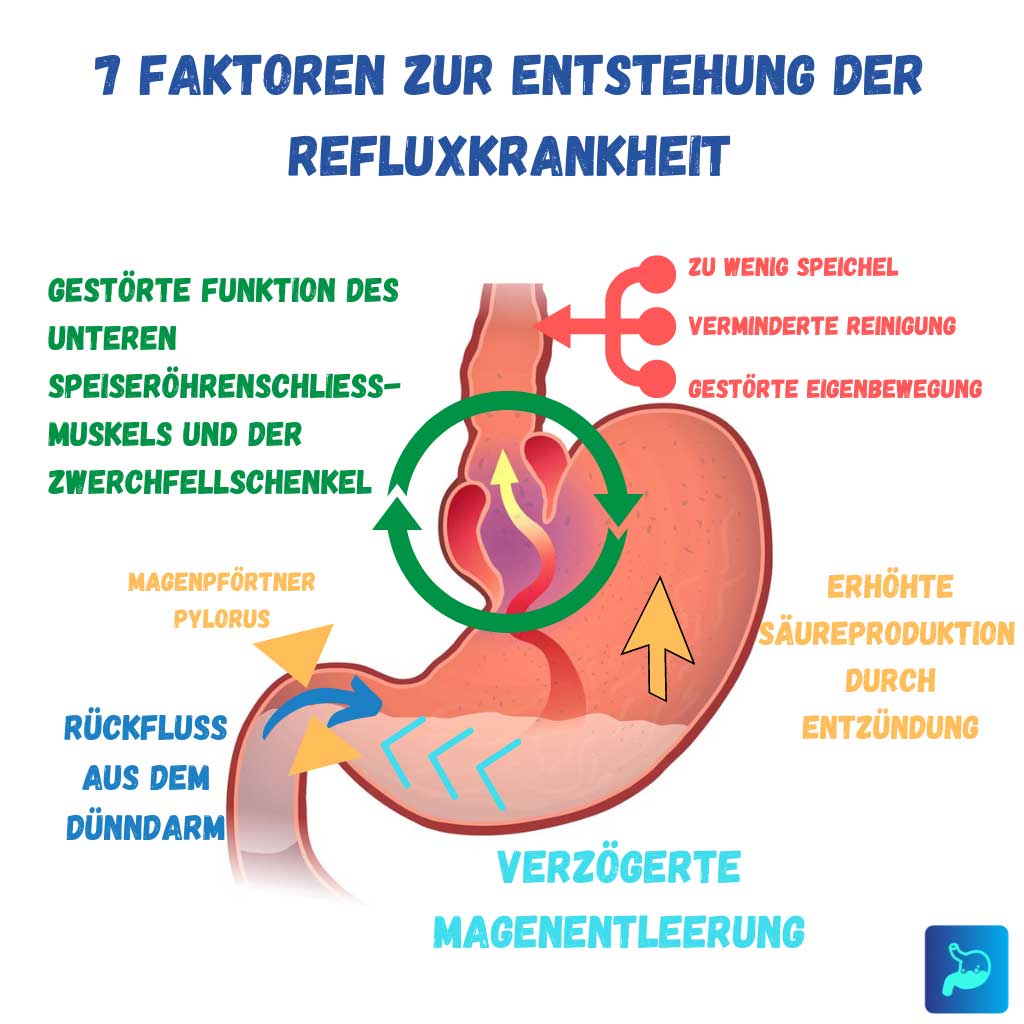
Krankheitentstehung
Bei GERD kommt es zu einer Funktionsstörung des unteren Ösophagussphinkters (UÖS), der den Magen von der Speiseröhre trennt. Auf die Ursachen dieses Geschehens gehe ich in verschiedenen Artikeln genauer ein.
Zu den Faktoren, die zu dieser Störung beitragen können, gehören:
Vorübergehende Erschlaffungen des UÖS
Dauerhaft verminderter Druck des UÖS
Hiatushernie (Zwerchfellbruch)
Verzögerte Magenentleerung
Verminderte Ösophagus-Clearance (die Fähigkeit, Säure aus der Speiseröhre zu entfernen)
Hauptsymptome
Die charakteristischen Symptome des klassischen Reflux sind:
Sodbrennen: Brennendes Gefühl hinter dem Brustbein, das oft nach den Mahlzeiten oder im Liegen auftritt
Regurgitation: Saures Aufstoßen oder Rückfluss von Mageninhalt in den Mund
Dysphagie: Schluckbeschwerden oder das Gefühl, dass Nahrung in der Speiseröhre stecken bleibt
Brustschmerzen: Können mit Herzproblemen verwechselt werden
Verstärkte Beschwerden in horizontaler Position, insbesondere nachts
Komplikationen bei unbehandeltem GERD
Unbehandelt kann GERD zu verschiedenen Komplikationen führen:
Refluxösophagitis: Entzündung der Speiseröhre
Barrett-Ösophagus: Veränderung der Zellstruktur in der Speiseröhre, die ein Risikofaktor für Speiseröhrenkrebs darstellt
Ösophagusstenose: Verengung der Speiseröhre durch Narbenbildung
Ösophaguskarzinom: In seltenen Fällen kann sich aus einem Barrett-Ösophagus oder anderem veränderten Gewebe ein Karzinom entwickeln
Erosion der Zähne: Durch regelmäßigen Kontakt mit Magensäure
Das Buch zu Reflux

Sodbrennen ist nachhaltig therapierbar
Du hast schon Jahre hindurch Reflux und andere Magenprobleme, doch die Ärzte finden nichts?
Alle sagen, einmal Reflux immer Reflux?
Das kannst Du glauben, wenn du willst.
Oder Du hast den Mut, dich selber aus der Refluxfalle zu befreien!
Ich zeige Dir wie!

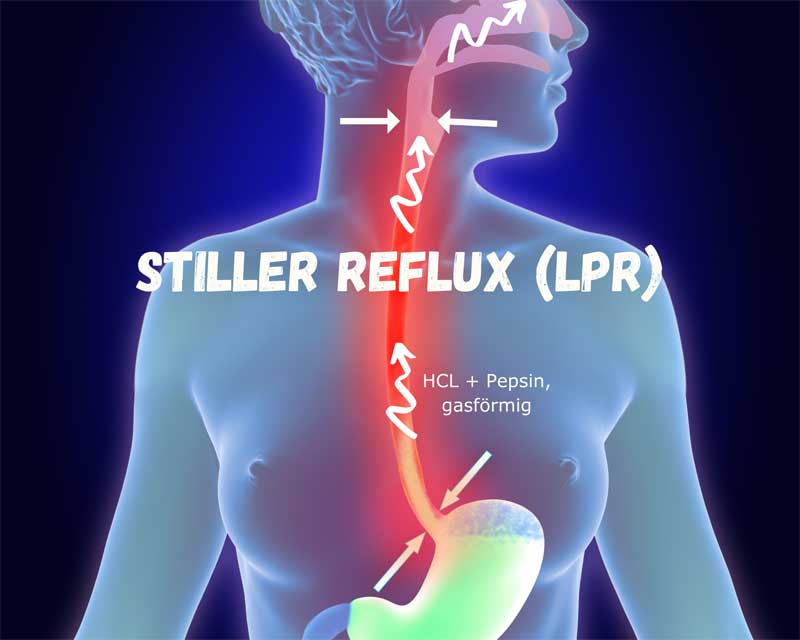
Stiller Reflux (LPR)
Was ist Stiller Reflux und wie weit ist er verbreitet?
Laryngopharyngealer Reflux (LPR) oder "Stiller Reflux" bezeichnet den gasförmigen Rückfluss von Mageninhalt bis in den Kehlkopf- und Rachenbereich. Die genaue Prävalenz ist schwerer zu bestimmen als bei GERD, da die Symptome oft unspezifisch sind und mit anderen Erkrankungen verwechselt werden. Schätzungen zufolge leiden etwa 10% der Patienten in HNO-Praxen und bis zu 50% der Patienten mit Stimmstörungen an LPR.
Krankheits-Entstehung
Die Pathophysiologie des LPR unterscheidet sich in einigen Punkten von der des klassischen Reflux:
Beim LPR spielt neben dem unteren auch der obere Ösophagussphinkter (OÖS) eine entscheidende Rolle
Die Schleimhaut des Kehlkopfs und Rachens ist empfindlicher gegenüber Säure und Pepsin als die Speiseröhre
Auch geringe Mengen gasförmigen Refluxes können bereits Symptome verursachen
Der Reflux kann auch im Stehen oder Sitzen auftreten, nicht nur im Liegen
Oft spielen auch nicht-säurehaltige Komponenten des Refluxes eine wichtige Rolle
Hauptsymptome
Die Symptome des Stillen Reflux unterscheiden sich deutlich von denen des klassischen Refluxes:
Räusperzwang: Ständiges Bedürfnis, den Hals zu räuspern
Chronischer Husten: Besonders morgens oder nach dem Essen
Heiserkeit oder Stimm-veränderungen
Globusgefühl: Gefühl eines "Kloßes im Hals"
Postnasale Sekretion: Gefühl von Schleim, der aus dem Nasenrachenraum in den Rachen läuft
Halsschmerzen oder Brennen im Hals
Schluckbeschwerden
Kehlkopf-Entzündungen
Auffällig ist, dass das typische Sodbrennen beim Stillen Reflux oft fehlt oder nur mild ausgeprägt ist – daher der Name "Stiller" Reflux.
Komplikationen bei unbehandeltem LPR
Unbehandelt kann LPR zu folgenden Komplikationen führen:
Chronische Laryngitis: Entzündung des Kehlkopfs
Stimmbandgranulome: Knötchenartige Veränderungen an den Stimmbändern
Kontakt Ulzera: Geschwüre im Kehlkopfbereich
Laryngospasmus: Plötzlicher Kehlkopfkrampf
Subglottische Stenose: Verengung unterhalb der Stimmbänder
Verschlimmerung von Asthma und anderen Atemwegserkrankungen
Chronische Sinusitis: Entzündung der Nasennebenhöhlen
Alle Artikel zu Stillem Reflux (LPR) findest du hier:
Stiller Reflux Kompass
Das neue E-Book zu den Ursachen und Behandlungsmöglichkeiten von Stillem Reflux aus ganzheitlicher Sicht.
Stiller Reflux ist nachhaltig therapierbar.
Mach den ersten Schritt in eine Zukunft ohne die Symptome und in eine neue Normalität.
Vergleichende Tabelle: GERD vs. LPR
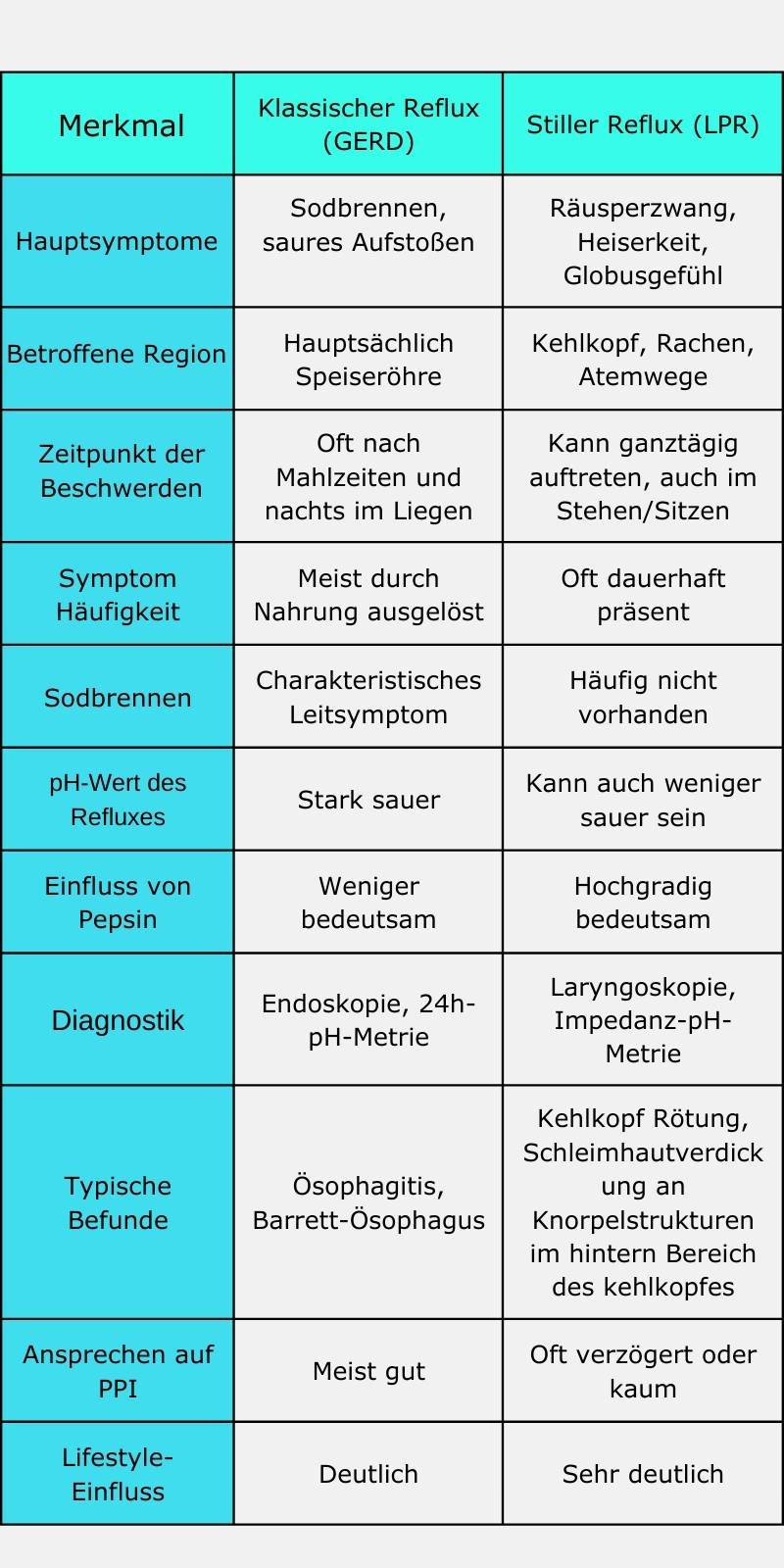
Diagnostik
Diagnostik bei klassischem Reflux (GERD)
Die Diagnose von GERD stützt sich auf folgende Untersuchungen:
- Anamnese und klinische Untersuchung: Die Erfassung typischer Symptome wie Sodbrennen und Regurgitation bildet die Basis der Diagnostik.
- Empirische Therapie: Bei typischen Symptomen wird oft zunächst ein Therapieversuch mit Protonenpumpenhemmern (PPI) durchgeführt. Ein gutes Ansprechen unterstützt die Diagnose.
- Ösophago-Gastro-Duodenoskopie (ÖGD): Diese endoskopische Untersuchung ermöglicht die direkte Beurteilung der Schleimhaut von Speiseröhre, Magen und Zwölffingerdarm. Sie kann Entzündungen, Erosionen, Barrett-Ösophagus oder andere Veränderungen nachweisen.
- 24-Stunden-pH-Metrie: Diese Untersuchung misst den pH-Wert in der Speiseröhre über 24 Stunden. Sie ist besonders wertvoll bei atypischen Symptomen oder fehlendem Ansprechen auf PPI.
- Kombinierte Impedanz-pH-Metrie: Ermöglicht zusätzlich die Erfassung nicht-saurer Reflux-Episoden.
- Manometrie der Speiseröhre: Misst den Druck des unteren Ösophagussphinkters und die Motilität der Speiseröhre.
- Röntgenkontrastuntersuchung: Kann bei komplexen Fällen zum Nachweis einer Hiatushernie oder anatomischer Besonderheiten dienen.
Diagnostik bei Stillem Reflux (LPR)
Die Diagnose des LPR gestaltet sich aufgrund der unspezifischen Symptome oft schwieriger:
- Anamnese und klinische Untersuchung: Erfassung von Symptomen wie Räusperzwang, Heiserkeit und Globusgefühl.
- Laryngoskopie: Die Spiegelung des Kehlkopfs ist ein zentrales diagnostisches Verfahren. Typische Befunde sind Rötung und Schwellung im Bereich der Aryknorpel, Schwellungen im Bereich der Stimmbandknorpel und Stimmbandrötung.
- Reflux Symptom Index (RSI): Ein standardisierter Fragebogen zur Erfassung von LPR-Symptomen.
- Reflux Finding Score (RFS): Ein standardisiertes System zur Bewertung laryngoskopischer Befunde.
- Ambulante 24-Stunden-PH-Impedanzmessung: Besonders wertvoll, da beim LPR auch nicht-saurer Reflux eine Rolle spielen kann.
- Pepsin Nachweis im Speichel: Neuere Diagnostikmethode, die auf den Nachweis von Pepsin im Speichel abzielt.
- Probeweise PPI-Therapie: Weniger zuverlässig als bei GERD, kann aber unterstützend sein.
- Ösophagogastro-duodenoskopie: Zum Ausschluss anderer Erkrankungen und zur Beurteilung der Speiseröhrenschleimhaut.
Behandlungs-Ansätze
Behandlung des klassischen Reflux (GERD)
Die Behandlung von GERD folgt einem Stufenschema:
1. Lifestyle-Modifikationen
- Gewichtsreduktion bei Übergewicht
- Erhöhung des Kopfendes des Bettes (ca. 15-20 cm), kein Keilkissen,sondern gesamte Liegefläche
- Vermeidung von Mahlzeiten 2-3 Stunden vor dem Schlafengehen
- Reduktion von Alkohol, Nikotin, Kaffee, fettreichen und scharfen Speisen
- Kleine, häufigere Mahlzeiten statt große Mahlzeiten
- erhöhter Eiweißverzehr
2. Medikamentöse Therapie
- Antazida: Neutralisieren die Magensäure kurzfristig
- H2-Rezeptor-Antagonisten: Hemmen die Säureproduktion moderat (z.B. Ranitidin)
- Protonenpumpen-hemmer (PPI): Stark wirksame Säureblocker (z.B. Omeprazol, Pantoprazol, Esomeprazol)
- Prokinetika: Verbessern die Magenentleerung und stärken den Tonus des unteren Ösophagussphinkters
- Alginat-haltige Präparate: Bilden eine schützende Schicht auf dem Mageninhalt
ganz wichtig: Durchdachte und praxisnahe Strategien, zur Vermeidung des Wiederauftretens von Refluxepisoden wie etwa:
sinnvolle Ernährungsumstellungen, die keine Ausschlussdiäten sind
stabiles Bewegungspensum in den Alltag fest integrieren
für erholsamen Schlaf sorgen
Trainieren von Techniken zum Aufbau der Stressresilienz und Erlernen von Möglichkeiten der Selbstregulation des Nervensystems
gezielte Übungen zur Entspannung und Aktivierung des Zwerchfells
Selbstfürsorge, Affirmationen, richtige Einordnung des Krankheitsgeschehens
3. Chirurgische Therapie
- Fundoplikatio: Chirurgische Verstärkung des unteren Ösophagussphinkters
- LINX-Verfahren: Implantation eines magnetischen Rings um den unteren Ösophagussphinkter
- TIF (Transoral Incisionless Fundoplication): Endoskopisches Verfahren zur Verstärkung der Anti Reflux Barriere
Behandlung des stillen Reflux (LPR)
Die Therapie des LPR unterscheidet sich in einigen Punkten von der GERD-Therapie:
1. Lifestyle-Modifikationen
- Ähnlich wie bei GERD, jedoch oft mit stärkerer Betonung auf:
- Vermeidung von Säurebildnern wie kohlensäurehaltigen Getränken
- Diät mit Reduzierung stark säurehaltiger Nahrungsmittel
- Ausreichende Hydratation
- Stimmhygiene bei Stimmstörungen
2. Medikamentöse Therapie
- Protonenpumpen-hemmer (PPI): Oft in höherer Dosierung und über längere Zeit (3-6 Monate) als bei GERD, meist nicht oder kaum wirksam
- Alginate: Besonders wirksam bei LPR, da sie auch im Stehen einen Schutzfilm bilden
- Pepsin-Inhibitoren: Neuere Ansätze zielen auf die Hemmung von Pepsin ab
- Reflux Hemmer: Substanzen, die den Tonus des unteren Ösophagussphinkters erhöhen
3. Spezielle Therapien
- Sprachtherapie: Bei stimmlichen Beeinträchtigungen
- Atemphysiotherapie: Bei refluxassoziiertem Husten oder Asthma
- Alkalische Inhalationen: Zur lokalen Neutralisation im Kehlkopfbereich
- Und neuere Ansätze zielen auf die Hemmung von Pepsin ab, das beim Stillen Reflux eine besonders wichtige Rolle spielt
- Auch Atlastherapie, Chiropraktische Behandlungen, Cranio-Sacral-Therapie als Unterform der Osteopathie, Physiotherapeutische Verfahren, Logopädie u.v.m. können unterstützend angewandt werden
- Auch psychotherapeutische Behandlungen wie Traumatherapien oder andere körperbezogene moderne Verfahren sind sinnvoll und wirksam sowie psychosomatische Ansätze unter Einbeziehung des Körperlesens

4. Chirurgische Therapie
- Ähnlich wie bei GERD, jedoch sehr viel seltener indiziert
- Kommt bei therapieresistenten Fällen mit nachgewiesenem LPR in Betracht, wird aber nur noch sehr selten durchgeführt, wegen geringer Erfolgsquote
Vergleich der Behandlungsstrategien
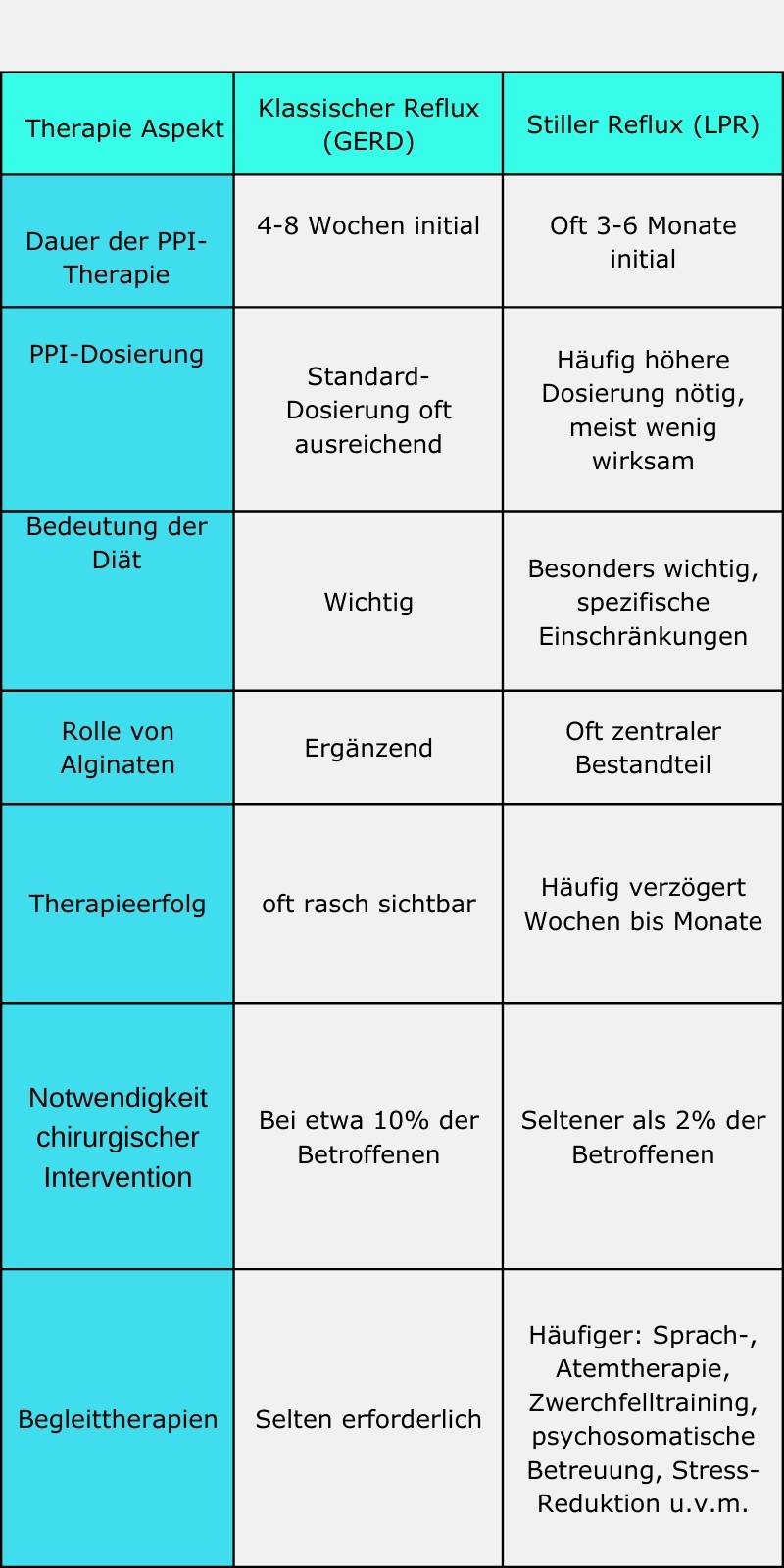
Besondere Patientengruppen
Kinder
Sowohl GERD als auch LPR können bei Kindern auftreten, mit teilweise anderen Symptomen:
- GERD bei Kindern: Häufiges Erbrechen, Gedeihstörungen, Schlafstörungen, Reizbarkeit
- LPR bei Kindern: Chronischer Husten, rezidivierende Atemwegsinfekte, Asthma, Laryngomalazie
Schwangere
In der Schwangerschaft ist Reflux sehr häufig:
- Bis zu 80% der Schwangeren leiden unter Refluxsymptomen
- Ursachen sind hormonelle Veränderungen und mechanischer Druck des wachsenden Uterus
- Meist GERD-Symptomatik, selten LPR
- Therapie fokussiert auf Lifestyle-Maßnahmen und sichere Medikamente (Antazida, ggf. bestimmte PPI)
Ältere Patienten
Bei älteren Patienten bestehen Besonderheiten:
- Häufig atypische Präsentation beider Reflux Formen
- Erhöhtes Risiko für Komplikationen wie Barrett-Ösophagus
- Häufigere Polypharmazie mit potenziell reflux fördernden Medikamenten
- Zusätzliche Komorbiditäten erschweren Diagnose und Therapie
Aktuelle Forschungstrends
Die Forschung zu Refluxerkrankungen entwickelt sich kontinuierlich weiter:
Forschungstrends bei GERD
- Neue endoskopische Therapieverfahren
- Potenzielle Rolle des Mikrobioms bei Refluxerkrankungen
- Genetische Faktoren, die zur GERD-Empfänglichkeit beitragen
- Neue säure unterdrückende Medikamente mit verbesserten Wirkprofilen
Forschungstrends bei LPR
- Bedeutung von Pepsin als Hauptverursacher von Schleimhautschäden
- Entwicklung spezifischer Anti-Pepsin-Therapien
- Verbesserte diagnostische Verfahren (Pepsin Nachweis im Speichel)
- Zusammenhang zwischen LPR und obstruktiver Schlafapnoe
- Rolle des nicht-sauren Refluxes bei LPR-Symptomen
Präventions-Strategien
Allgemeine Präventions-Maßnahmen
- Gewichtsreduktion bei Übergewicht
- Regelmäßige körperliche Aktivität
- Ausgewogene Ernährung mit regelmäßigen, kleinen Mahlzeiten
- Stressreduktion und ausreichend Schlaf
- Vermeidung von Nikotin und übermäßigen Alkoholkonsum
Spezifische Präventions-Maßnahmen für GERD
- Vermeidung von Nahrungsmitteln, die den unteren Ösophagussphinkter entspannen (Schokolade, Fettreiches) und solchen, die die Säureproduktion im Magen ankurbeln (Zucker, Alkohol, Ketchup, o.ä.)
- Erhöhung des Kopfendes des Bettes
- Vermeidung enger Kleidung
Spezifische Präventions-Maßnahmen für LPR
- Gute Stimmhygiene (bei Berufssprechern/Sängern)
- Ausreichende Hydratation
- Vermeidung von Räuspern und übermäßigem Husten
- Reduzierung stark saurer Nahrungsmittel (stark sauer bezüglich der Passage von Hals-Rachen-Speiseröhre)
- Förderung von Stressresilenz und Bewältigungstechniken
Fazit
Der klassische Reflux (GERD) und der Stille Reflux (LPR) stellen zwei unterschiedliche Ausprägungen eines gemeinsamen pathophysiologischen Prozesses dar. Während sie die grundlegende Ursache – den Rückfluss von Mageninhalt – teilen, unterscheiden sie sich deutlich in ihrer Symptomatik, den betroffenen anatomischen Strukturen und teilweise auch in ihrer optimalen Behandlung.
Die Differenzierung zwischen diesen beiden Reflux Formen ist klinisch bedeutsam, da sie unterschiedliche diagnostische Herangehensweisen erfordern und auf Therapien unterschiedlich ansprechen können.
Während der klassische Reflux durch das charakteristische Sodbrennen meist leichter zu erkennen ist und häufig gut auf Standard-PPI-Therapien anspricht, bleibt der stille Reflux oft lange unerkannt oder wird fehldiagnostiziert. Seine Symptome im Bereich des Kehlkopfs und der oberen Atemwege können fälschlicherweise anderen HNO-Erkrankungen zugeschrieben werden.
Für beide Reflux Formen gilt, dass Lifestyle-Modifikationen eine zentrale Rolle in der Therapie spielen. Die Bedeutung einer angepassten Ernährung, Gewichtskontrolle und Veränderungen der Schlafposition kann nicht genug betont werden.
Gerade beim stillen Reflux können diese nichtmedikamentösen Maßnahmen oft neben der Regulation des Nervensystems den entscheidenden Unterschied machen.
Die medikamentöse Therapie bleibt ein wichtiger Pfeiler der Behandlung, wobei beim stillen Reflux häufig längere Behandlungszeiten und spezifische Ansätze nötig sind. Chirurgische Eingriffe bleiben für beide Formen eine Option bei therapieresistenten Fällen, werden aber insgesamt eher selten benötigt und sind oft dauerhaft wenig erfolgreich.
Das wachsende Verständnis der unterschiedlichen Pathomechanismen von GERD und LPR hat in den letzten Jahren zu differenzierteren Behandlungsstrategien geführt. Die Forschung, insbesondere zu neuen diagnostischen Methoden und zielgerichteten Therapien gegen Pepsin beim Stillen Reflux, lässt hoffen, dass in Zukunft noch präzisere und effektivere Behandlungsmöglichkeiten zur Verfügung stehen werden.
Für Betroffene ist es wichtig zu verstehen, dass sowohl der klassische als auch der stille Reflux chronische Erkrankungen sein können, die ein langfristiges Management erfordern. Mit der richtigen Diagnose und einem umfassenden Behandlungsansatz, der medikamentöse und nichtmedikamentöse Maßnahmen kombiniert, kann jedoch bei der Mehrheit der Patienten eine deutliche Symptomlinderung und Verbesserung der Lebensqualität erreicht werden und bei konsequenter Durchführung von abgestimmten Maßnahmen auch eine Heilung herbeigeführt werden.
Quellen zu wichtigen Arbeiten
Vakil N, van Zanten SV, Kahrilas P, et al. The Montreal definition and classification of gastroesophageal reflux disease: a global evidence-based consensus. Am J Gastroenterol. 2006;101(8):1900-1920. doi:10.1111/j.1572-0241.2006.00630.x
Koufman JA, Aviv JE, Casiano RR, Shaw GY. Laryngopharyngeal reflux: position statement of the committee on speech, voice, and swallowing disorders of the American Academy of Otolaryngology-Head and Neck Surgery. Otolaryngol Head Neck Surg. 2002;127(1):32-35. doi:10.1067/mhn.2002.125760
Martinucci I, de Bortoli N, Savarino E, et al. Optimal treatment of laryngopharyngeal reflux disease. Ther Adv Chronic Dis. 2013;4(6):287-301. doi:10.1177/2040622313503485
Lechien JR, Saussez S, Harmegnies B, et al. Laryngopharyngeal reflux and voice disorders: a multifactorial model of etiology and pathophysiology. J Voice. 2017;31(6):733-752. doi:10.1016/j.jvoice.2017.03.015
Gyawali CP, Kahrilas PJ, Savarino E, et al. Modern diagnosis of GERD: the Lyon Consensus. Gut. 2018;67(7):1351-1362. doi:10.1136/gutjnl-2017-314722
Lechien JR, Akst LM, Hamdan AL, et al. Evaluation and management of laryngopharyngeal reflux disease: state of the art review. Otolaryngol Head Neck Surg. 2019;160(5):762-782. doi:10.1177/0194599819827488
Roman S, Gyawali CP, Savarino E, et al. Ambulatory reflux monitoring for diagnosis of gastro-esophageal reflux disease: Update of the Porto consensus and recommendations from an international consensus group. Neurogastroenterol Motil. 2017;29(10):1-15. doi:10.1111/nmo.13067
Katz PO, Gerson LB, Vela MF. Guidelines for the diagnosis and management of gastroesophageal reflux disease. Am J Gastroenterol. 2013;108(3):308-328. doi:10.1038/ajg.2012.444
Pearson JP, Parikh S, Orlando RC, et al. Review article: reflux and its consequences—the laryngeal, pulmonary
https://link.springer.com/article/10.1007/BF02638590
Laryngopharyngeal reflux: Trends in diagnostic interpretation criteria
- Published:
- Volume 19, pages 248–255, (2004)Brynn E. Richardson MD, Barbara M. Heywood MD, H. Steven Sims MD, Julie Stoner PhD & Donald A. Leopold MD

